Hybrid-NOTES - Sigmaresektion - Allgemein- und Viszeralchirurgie
Sie haben keine Lizenz erworben - paywall ist aktiv: zur Produktauswahl
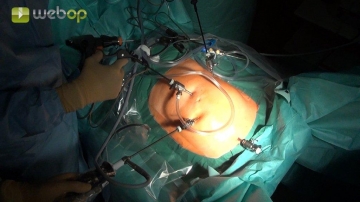
Anlage des Pneumoperitoneums / Platzierung der Arbeitstrokare
Anlage des Pneumoperitoneums durch Punktion der Bauchhöhle subcostal links mit der Veress-Kanüle.
Anlage des ersten Trokars (5mm) mit einem stumpfen Dorn ca. 3 cm kranial des Nabels. Nach orientierender Inspektion der Bauchhöhle erfolgt das Einbringen von drei weiteren 5mm Trokaren unter Sicht (5mm-Optik) im links-lateralen Mittelbauch sowie im rechten Mittelbauch. Zuletzt wird der vierte Trokar suprasymphysär platziert.
Tipp:
Vor jeder Inzision wird die Haut mit einem Lokalanästhetikum infiltriert.
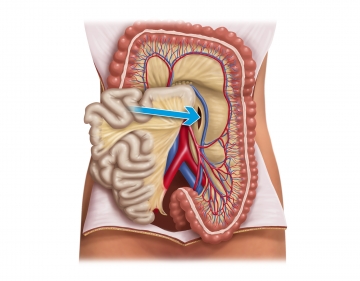
Präparation auf die Gerotasche Faszie von medial und Durchtrennung der Vena mesenterica inferior
Vorsichtige Inzision des Peritoneums medial der V. mesenterica inferior und schichtgerechtes, zumeist stumpfes Abpräparieren des Mesocolon und Kolon descendens von der Gerotaschen Faszie von medial nach linkslateral bis zur Bauchwand, nachdem die richtige Dissektionsschicht aufgefunden wurde.
Tipp:
Die kleinen Gefäße gehören bei der Dissektion alle nach dorsal.
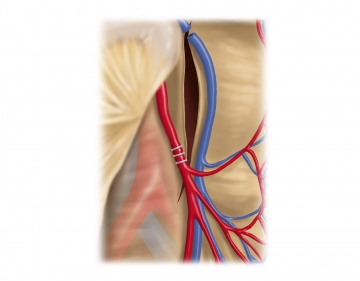
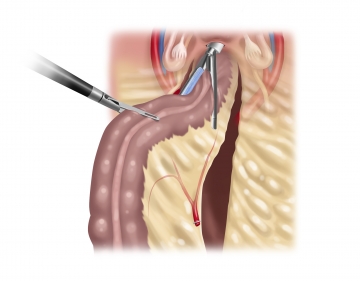
Kaudal des Pankreasunterrandes wird die V. mesenterica an der entstandenen Mesokante zentral und peripher mit sog. „virtuellen Klipps“ zunächst mehrfach versiegelt und dann durchtrennt. Sodann Präparation direkt entlang des Peritoneums nach kranial, um ventral der Pankreasvorderfläche ohne Kapselverletzung in die Bursa omentalis zu gelangen. Unter Aufspannen der Bursa und der anfangs präparierten Höhle ventral der Gerotaschen Faszie werden die verbleibenden Adhäsionen zum Pankreas vorsichtig Richtung linke Flexur gelöst.
Mobilisation der linken Kolonflexur
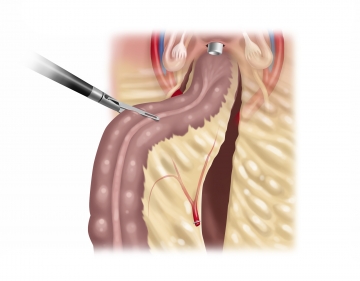
Zur vollständigen Mobilisation der linken Flexur wird das Omentum majus von der Mitte beginnend nach links schichtgerecht vom Colon transversum abpräpariert, wodurch auch hier die Bursa omentalis eröffnet wird. Dann erfolgt die Durchtrennung des Ligamentum splenocolicum sowie der letzten pankreatokolonischen Verbindungen. Danach ist die linke Kolonflexur von allen dorsalen Strukturen unter Erhalt seines Mesos und damit seiner Durchblutung abgelöst, womit die Voraussetzung für ein ausreichend langes Resektat sowie eine spannungsfreie Anastomose geschaffen ist.
Durchtrennung der Arteria mesenterica inferior
Die Mobilisation des Mesocolon descendens wird nun nach kaudal fortgesetzt und das Peritoneum der rechtsseitigen Mesosigmabasis inzidiert, um nach schichtgerechter, meist stumpfer Präparation die Arteria mesenterica inferior von dorsal darzustellen und eindeutig zu identifizieren. Sie wird zwischen Clips mit dem Bowa-Versiegelungsinstrument abgangsfern unter sicherer Schonung des Plexus hypogastricus durchtrennt.
Ablösen des Kolons von der lateralen Bauchwand
Als nächstes werden die embryonalen und postentzündlichen Adhäsionen des Sigmas sowie die peritoneale Umschlagsfalte der linken parakolischen Rinne gelöst und dadurch das linke Hemicolon vollständig von der seitlichen Bauchwand mobilisiert. Der linke Ureter wird dabei nicht denudiert, aber eindeutig identifiziert und sicher geschont.
Präparation des proximalen Rektums
Transvaginale Resektion
Bergen des Resektats
Verschluss der Kolpotomie
Vorbereiten der Anastomose/Tabaksbeutelnaht
Anastomose
Koloskopie, Drainagen
Einzelfreischaltung
Freischaltung auf diesen Lehrbeitrag
für 3 Tage
4,99 € inkl. MwSt.

webop-Account Single
Freischaltung aller Lehrbeiträge
Preis pro Monat
für das Modul: Allgemein- und Viszeralchirurgie