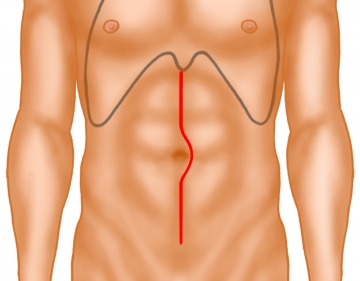
intersphinktäre Rektumresektion offen, mit transanalem Colondurchzug und Pouchbildung - Allgemein- und Viszeralchirurgie
Sie haben keine Lizenz erworben - paywall ist aktiv: zur Produktauswahl
Laparotomie und Exposition
Eröffnung der Bauchhöhle durch eine mediane Laparotomie. Es ist sehr wichtig, darauf zu achten, dass der Hautschnitt tatsächlich bis zur Symphyse geführt wird, da sonst der Zugang ins Becken erheblich erschwert wird. Danach wird eine Umlegung, in diesem Fall eine Folie, eingebracht und die Bauchdecken mittels eines Sperrers zur Seite gehalten. Als nächstes erfolgt die intraoperative Befunderhebung (nicht dargestellt).
Mobilisation des linken Kolons
Die Mobilisation der linken Flexur erfolgt abwechselnd von aboral durch Abpräparation des Colon descendens in einer avaskulären Schicht vor der linken Niere und von oral durch Ablösen des großen Netzes vom Dickdarm bis etwa zur Mitte des Querkolons mit Eröffnung der Bursa omentalis. Zuletzt werden die Verbindungen zu Milz und Pankreas gelöst.
Versorgung der Vena mesenterica inferior
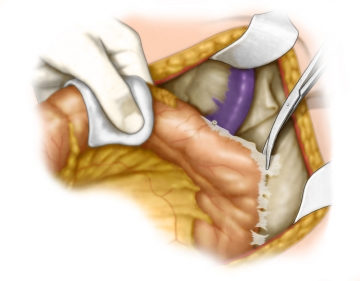
Versorgung der Arteria mesenterica inferior
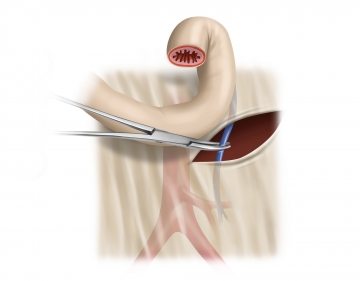
Die Arteria mesenterica inferior wird unter Schonung des plexus hypogastricus superior etwa 1–2cm distal seines Ursprungs aus der Aorta, aber proximal des Abgangs der A. colica sinistra unter Mitnahme der zentralen Lymphknoten durchtrennt. Der zentrale Gefäßstumpf wird mit einer Durchstechungsligatur versorgt.
Tipp: Das zentrale Absetzen der A. mesenterica inferior ist onkologisch beim Rektumcarcinom nicht zwingend gefordert. Gegenüber einem selektiven Absetzen der A .rectalis superior unter Erhalt der A. colica sinistra lässt sich aber eher eine spannungsfreie Anastomose anlegen, weshalb dieses Vorgehen trotz der potentiellen Nachteile (schlechtere Durchblutung, Schädigung der präaortalen Nerven) meist favorisiert wird.
Bemerkung: Eine primäre Gefäßdurchtrennung ist a priori onkologisch sinnvoll, jedoch ein Vorteil durch Studien nicht belegt.
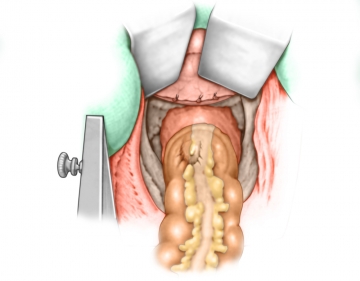
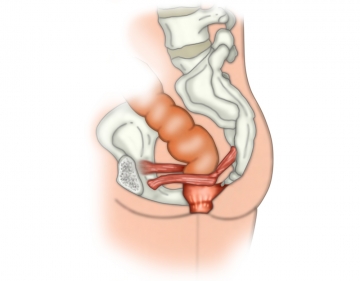
Eingehen in das Becken
Nach Kopftieflagerung wird zunächst von rechts lateral ins kleine Becken präpariert, indem das Beckenbodenperitoneum an der peritonealen Umschlagsfalte durchtrennt wird. Dann wird in die mesorektale Verschiebeschicht von dorsal eingegangen unter sorgfältiger Schonung der Nerven im kleinen Becken. Zuletzt erfolgt in ähnlicher Weise der Einstieg in die dorsale Verschiebeschicht auch auf der linken Seite beginnend mit einer Inzision des Peritoneums am lateralen Umschlag.
Bemerkung: Schon hier ist auf den Erhalt des Mesorektums penibel zu achten.
Mesorektale Präparation
Ventrale Präparation des Rektums
Rektale Palpation; Darstellung der puborektalen Schlinge
Anbringen des Retraktorsystems Lone Star; submuköse Unterspritzung im Analkanal
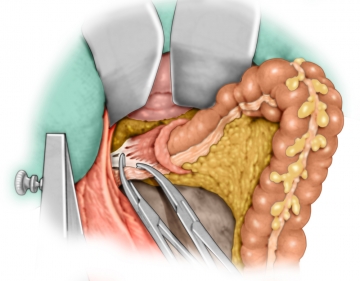
Intersphinktäre Resektion
Entfernung des Resektats
Pouch-Anlage
Vorlegen der Einzelknopfnähte für die Anastomose
Durchzug des oralen Stumpfes durch das kleine Becken
Anastomose
Einzelfreischaltung
Freischaltung auf diesen Lehrbeitrag
für 3 Tage
4,99 € inkl. MwSt.

webop-Account Single
Freischaltung aller Lehrbeiträge
Preis pro Monat
für das Modul: Allgemein- und Viszeralchirurgie