Nierentransplantation rechts - Allgemein- und Viszeralchirurgie
Sie haben keine Lizenz erworben - paywall ist aktiv: zur Produktauswahl
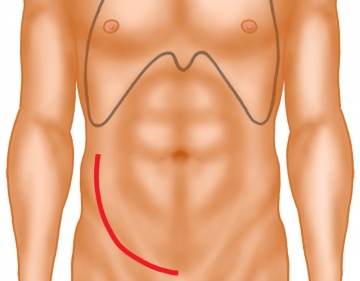
Hautschnitt
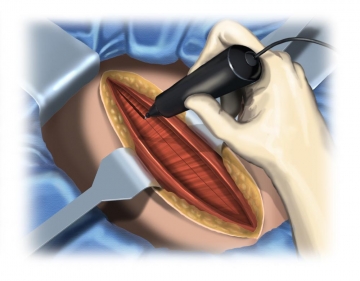
Durchtrennung der Bauchwand
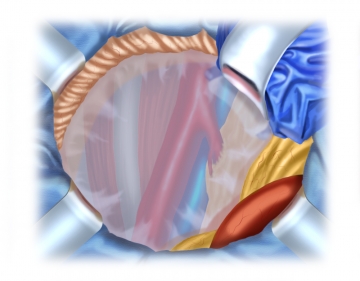
Darstellung des Retroperitoneums
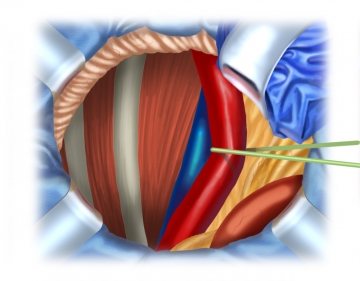
Präparation der Iliaca-Gefäße
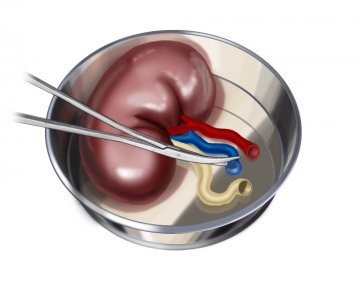
Vorbereiten der Spenderniere / Gefäßpräparation
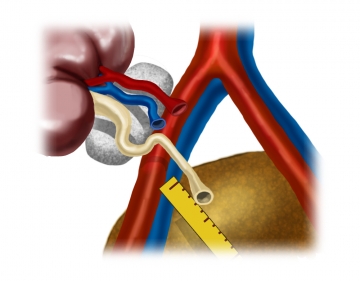
Kürzen der Vena renalis, anschliessend Präparation des Aortenpatches der Spenderarterie.
Bemerkung: Prinzipiell wird die Fettkapsel der Spenderniere entfernt. Dabei muss diese auf einen Tumor hin untersucht , Zysten ggf. entfernt werden.
Die Gefäße werden bei der Präparation auf Löcher und Länge untersucht, im Bedarfsfall muss eine Rekonstruktion erfolgen. Die Situation der Polarterien muss geklärt werden. Arterien zum unteren Pol sollten zur Sicherung der Ureterdurchblutung in die Nierenarterie oder in selten Fällen separat in die A. iliaca reinseriert werden. Kleinere obere Polarterien können ligiert werden.Vorbereiten der Spenderniere / Probelagerung
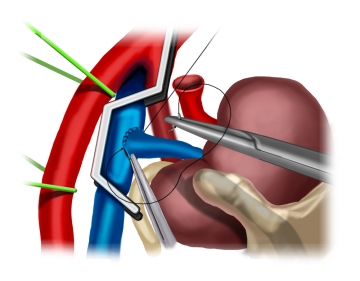
Vorbereiten der venösen Anastomose
Durchführung der venösen Anastomose
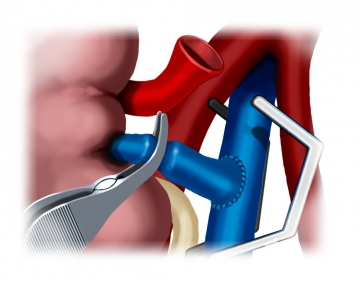
Dichteprüfung der venösen Anastomose
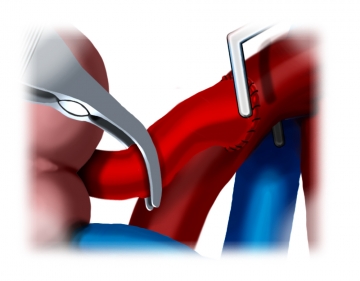
Vorbereitung der arteriellen Anastomose
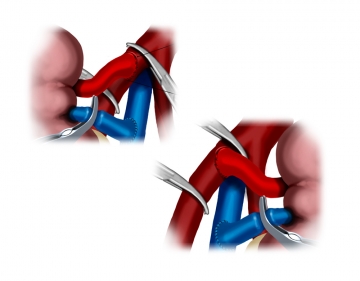
Anastomosendurchführung
Dichteprüfung der arteriellen Anastomose
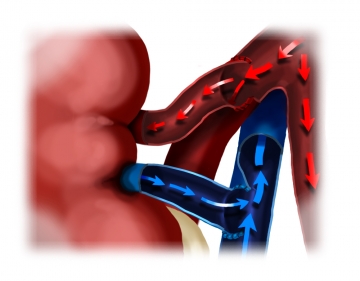
Entfernung beider Gefäßklemmen
Hämostase
Ureterschienung
Darstellung des Blasendaches
Eröffnung der Harnblase
Ureterkürzung / Lumenerweiterung
Ureterovesicale Anastomose
Dichteprüfung der Anastomose
Antirefluxplastik
Drainage und Silikonkissen
Bauchdeckenverschluss
Subcutannaht
Hautverschluss und Verband
Einzelfreischaltung
Freischaltung auf diesen Lehrbeitrag
für 3 Tage
4,99 € inkl. MwSt.

webop-Account Single
Freischaltung aller Lehrbeiträge
Preis pro Monat
für das Modul: Allgemein- und Viszeralchirurgie