Perioperatives Management - Atypische Schilddrüsenresektion: Restthyreoidektomie nach vorangegangener Hemithyreoidektomie - Allgemein- und Viszeralchirurgie
Sie haben vollen Zugriff auf diesen Inhalt.
Indikationen
absolute Indikation
- follikuläres und medulläres Karzinom
- papilläres Karzinom mit Durchmesser > 1 cm oder Multifokalität
- undifferenzierte Malignome ohne organüberschreitendes Wachstum
- kalter Knoten mit Malignitätsverdacht
- Einengung der Trachea und/oder des Ösophagus mit Dyspnoe/Schluckbeschwerden
- medikamentös nicht beherrschbare Funktionsstörung
relative Indikation
- nicht ausreichendes Ansprechen auf medikamentöse Behandlung
- M. Basedow, wenn nach einer ausreichend langen antithyreoidalen Therapie in einem Auslassversuch ein Hyperthyreoserezidiv auftritt
- mangelnde Compliance bezüglich medikamentöser Behandlung und ihrer regelmäßigen Kontrolle
- szintigraphisch kalter Knoten
- kleine euthyreote Strumen der Größe I und II aus kosmetischen Gründen
Kontraindikationen
absolute Kontraindikationen
- sonographisch/szintigraphisch indifferente Knoten
- kardiopulmonale Risikoabschätzung
relative Kontraindikationen
- Thyreoiditis
Präoperative Diagnostik
Präoperative Basisdiagnostik
Anamnese
- lokale Symptome einer Schilddrüsenvergrößerung (zervikales Druck- oder Globusgefühl, Schluckbeschwerden und Dyspnoe, insb. unter Belastung)
- Symptome einer Hyperthyreose
- Medikamente (jodhaltige Präparate, Thyreostatika)
- vorbestehende HWS-Probleme (Kopfreklination bei Lagerung!)
- Familienanamnese
körperliche Untersuchung
- Palpation (Größe, Konsistenz der Schilddrüsenlappen, Knoten, Schluckverschieblichkeit, tastbare Lymphknoten)
- Messung Halsumfang
- endokrine Ophthalmopathie
Stadien der Schilddrüsenvergrößerung:
Ia tastbare Struma, auch bei Kopfreklination nicht sichtbar
Ib Struma, die nur bei Kopfreklination sichtbar ist
II Struma ist bei normaler Kopfhaltung sichtbar
III Struma mit lokalen Stauungs- und KompressionszeichenSonographie
Basisuntersuchungsmethode zur Beurteilung der Schilddrüsen-Morphologie:- sonographische Volumenbestimmung durch Schall im Quer- und Längsschnitt
- Verteilung, Echostruktur und Randbegrenzung von Knoten
- Durchblutung bzw. Gefäßversorgung
- Beziehung zu Nachbarstrukturen
- Überprüfung des Lymphknotenstatus
- eventuelle retrosternale Ausbreitung
Szintigraphie
Basisuntersuchungsmethode zur bildgebenden Beurteilung der Schilddrüsen-Funktion:- Hinweise auf Bezirke verminderter (kalte Knoten) oder gesteigerter Aktivität (warme Knoten)
- kalte Knoten speichern nicht oder kaum, warme Knoten speichern stärker als das umgebende Gewebe, heiße Knoten speichern intensiv bei gleichzeitiger Supprimierung des umgebenden Gewebes
- autonome Areale, die nicht mehr der regulierenden Steuerung durch TSH unterliegen, können nur durch eine Suppressions-Szintigraphie demaskiert werden
- szintigraphisch nachgewiesene kalte Knoten, die sonographisch echoleer sind, entsprechen Zysten
- nicht echoleere kalte Knoten sind karzinomverdächtig und abklärungsbedürftig; s. fakultative präoperative Diagnostik
Laboruntersuchungen
- übliche präoperative Untersuchungen (kl. BB, Gerinnung inkl. Kalzium), ggf. zusätzliche Parameter je nach Grunderkrankung
- TSH, Schilddrüsenhormone
Wichtigster in-vitro-Parameter ist das TSH, dessen pathologische Veränderung auf eine länger bestehende Funktionsstörung der Schilddrüse hinweist: Bei erniedrigter Konzentration besteht der Verdacht auf eine Hyperthyreose, bei erhöhter Konzentration auf eine Hypothyreose. In diesen Fällen ist eine zusätzliche Bestimmung der Schilddrüsenhormone (fT3 und fT4) zwingend erforderlich, bei normwertigem TSH und klinischer Euthyreose kann theoretisch darauf verzichtet werden.
Stimmbandfunktionsprüfung
- eine präoperative HNO-ärztliche Laryngoskopie zur Beurteilung der Stimmlippenbeweglichkeit ist unerlässlich
- erfasst eine bereits präoperativ vorliegende Schädigung des N. recurrens, z. B. nach Voreingriff oder bei Malignität
- ermöglicht eine situationsangepasste Operationstaktik
- Grundlage der perioperativen Qualitätssicherung
- prä- und postoperative Laryngoskopie und das intraoperative Neuromonitoring stellen eine unzertrennbare diagnostische Einheit dar; das Neuromonitoring ist ohne Kenntnis der klinischen Larynxfunktion nicht verwertbar!
Fakultative präoperative Diagnostik
Magnetresonanztomographie/Nativ-Computertomographie
- bei Verdacht auf eine retrosternale Struma, um das Ausmaß des retrosternalen Anteils einschätzen zu können, wodurch die präoperative Planung eines eventuell notwendigen thoraxchirurgischen Zugangsweges (Sternotomie) erleichtert wird
- bei ausgeprägten lokalen Kompressionserscheinungen
- bei organüberschreitendem Wachstum
Die Computertomographie hat den Nachteil, dass grundsätzlich auf die Kontrastierung mit Kontrastmittel verzichtet werden muss, einerseits wegen der Gefahr der jodinduzierten Hyperthyreose, andererseits, um eine Jodkontamination im Hinblick auf eine Radiojodtherapie zu vermeiden. Nach exogener Jodzufuhr sind die Jodrezeptoren über einen längeren Zeitraum blockiert, was eine Radiojodtherapie und eine Schilddrüsenszintigraphie unmöglich macht.
Tracheazielaufnahme(erübrigt sich bei Vorliegen einer CT/MRT)
- bei V.a. Tracheomalazie
Laboruntersuchungen
- Thyreoglobulin
dient der Verlaufskontrolle bei differenzierten Schilddrüsenkarzinomen und sollte nach thyreoablativer Therapie nicht mehr im Serum messbar sein; späterer Wiederanstieg spricht für ein Rezidiv oder eine Metastase
- Kalzitonin
hinweisend auf ein medulläres Schilddrüsenkarzinom
Schilddrüsenantikörper zur Diagnostik von Immunthyreopathie und Thyreoiditis
- Antikörper gegen TSH-Rezeptor (TSH-R-AK) sollten bestimmt werden, wenn aufgrund der klinischen Untersuchung und der bildgebenden Verfahren keine eindeutige Abgrenzung zwischen einem M. Basedow und einer nichtimmunogenen Hyperthyreose möglich ist.
- Antikörper gegen Schilddrüsenperoxidase (TPO-AK) werden bei Verdacht auf eine Autoimmunerkrankung der Schilddrüse bestimmt; sie sind bei 90 % der Patienten mit Hashimotothyreoiditis (Autoimmunthyreoiditis) und bei 70 % der Patienten mit M. Basedow erhöht.
- Antikörper gegen Thyreoglobulin (Tg-AK) werden bei Verdacht auf eine Autoimmunthyreoiditis bestimmt.
Punktionszytologie/Feinnadelpunktion
- Verdacht auf Malignität bei solitären, echoarmen, kalten oder schnell wachsenden Knoten ab 1 cm Größe (Knoten unter 1 cm sollten in einem Intervall von sechs Monaten sonographisch kontrolliert werden)
- unscharf begrenzte Knoten
- solitäre Knoten bei Zustand nach perkutaner Hochvoltbestrahlung der Halsregion
- Verdacht auf eine subakute oder chronisch lymphozytäre Thyreoiditis
- Sensitivität und Spezifität der Zytologie liegen bei 80-90 %
- therapeutische Feinnadelpunktion: bei großen Schilddrüsenzysten mit lokalen Verdrängungserscheinungen, bei akuter eitriger Thyreoiditis
Einen Algorithmus zur Diagnostik der Struma finden Sie unter: Struma-Diagnostik
Spezielle Vorbereitung
Euthyreose
- keine spezielle Vorbereitung
Hypothyreose
- Informationen zur präoperativen Vorbehandlung einer Hypothyreose finden Sie unter: Präoperative Hypothyreose
Hyperthyreose
Jeder Patient mit einer Hyperthyreose, der sich einem elektiven Schilddrüseneingriff unterzieht, soll vor der Operation eine stabile euthyreote Stoffwechsellage aufweisen.- am sichersten: mehrwöchige Gabe eines Thyreostatikums
- bei Nebenwirkungen der thyreostatischen Behandlung, die einen Therapieabbruch erfordern, bietet sich die Möglichkeit des Plummerns mit Lugolscher Lösung an
- bei leichten Formen der Hyperthyreose kann eine mehrtägige Behandlung mit Betablockern ausreichend sein
Informationen zur präoperativen Vorbehandlung einer Hyperthyreose finden Sie unter: Präoperative Hyperthyreose
erhöhtes kardiopulmonales Risiko
- Abklärung des OP-Risikos durch weitere Diagnostik (Belastungs-EKG, Herz-Echo, Koronarangiographie, Lungenfunktion)
Antikoagulantien
- sollten 7 Tage vor der OP abgesetzt werden, ggf. Bridging
Aufklärung
- Blutung/Nachblutung/Hämatome
- Wundinfekt/Wundheilungsstörung
- Recurrensparese (in Zentren < 1 %)
- dauerhafter Hypoparathyreoidismus (in Zentren < 0,5%)
- Thromboembolie
- lagerungsbedingte HWS-Beschwerden
- Erfordernis einer postoperativen medikamentösen Substitutionstherapie
Bei sehr großen Strumen und vor Rezidiveingriffen sollte auch auf seltene Komplikationen hingewiesen werden:
- Verletzungen des Sympathikus (Horner-Syndrom)
- Verletzungen von Trachea oder Halsgefäßen
Anästhesie
Lagerung
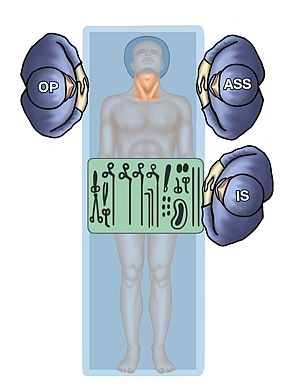
OP-Setup
Spezielle Instrumentarien und Haltesysteme
- Haken: Vierzinker, Rouxhaken; ggf. spezielle Sperrsysteme anstelle des 2. Assistenten
- Klemmen: feine Overholtklemmen, kleine Peanklemmen
- Nahtmaterial: Vicryl® 3-0, 4-0; ggf. monofiler Faden 5-0 zur Umstechung des kehlkopfnahen Geweberestes, resorbierbarer Haufaden, ggf. Clips
- bipolares Diathermiesystem, z. B. LigaSure®
- Neuromonotoring-Equipment, dann auch Vesselloop zum Anzügeln des N. vagus
- ggf. Redondrainage CH 8
- empfehlenswert: Lupenbrille für Operateur/in
Postoperative Behandlung
Postoperative Analgesie
- NSAR, ggf. auch opioidhaltige Analgetika
Folgen Sie hier dem Link zu PROSPECT (Procedures Specific Postoperative Pain Management).
Folgen Sie hier dem Link zur aktuellen Leitlinie Behandlung akuter perioperativer und posttraumatischer Schmerzen.
Überwachung
- innerhalb der ersten 8 h postoperativ ist eine Kontrolle der Vitalparameter und Wundverhältnisse erforderlich
- Nachblutungen entwickeln sich überwiegend innerhalb der ersten postoperativen Stunden und sind mit einer vitalen Gefährdung des Patienten verbunden
Laryngoskopische Kontrolle der Kehlkopffunktion
- dient der Erfassung postoperativer Funktionsstörungen und ermöglicht die frühzeitige Einleitung erforderlicher Maßnahmen
- ggf. noch während der stationären Behandlung, spätestens jedoch innerhalb von 7 Tagen nach der Entlassung
Laborkontrollen
- empfohlen wird die Bestimmung der Kalziumkonzentration am 1. und 2. postoperativen Tag sowie bei Auftreten klinischer Symptome
- dient der Erkennung von Störungen der Nebenschilddrüsenfunktion und ermöglicht die Einleitung einer frühzeitigen medikamentösen Therapie
- die frühpostoperative Parathormon-Bestimmung kann Aufschluss über die zu erwartende Ausprägung einer Hypokalzämie geben
Sonstiges
- Mobilisation: bereits am OP-Tag
- Kostaufbau: Vollkost am OP-Tag
- Wunddrainagen: sofern vorhanden Entfernung am 1. postoperativen Tag
- medikamentöse Thromboseprophylaxe: nicht zwingend erforderlich
- Krankengymnastik: bei lagerungsbedingten HWS-Beschwerden ggf. physikalische Maßnahmen
- Stuhlregulierung: i. d. R. nicht erforderlich
- Entlassung: bei unkompliziertem Verlauf ab dem 2. Tag postoperativen möglich
- Arbeitsunfähigkeit: individuell unterschiedlich, ca. 7 – 10 Tage nach Entlassung
Folgen Sie hier dem Link zur aktuellen Leitlinie Prophylaxe der venösen Thromboembolie (VTE).
Weitere Informationen zur postoperativen Schilddrüsen- und Nebenschilddrüsen-Funktion und den sich daraus ergebenden Konsequenzen für die Nachbehandlung finden Sie unter: Postoperative Schilddrüsen- und Nebenschilddrüsenfunktion