Perioperatives Management - Endovaskuläre Therapie eines penetrierenden atheromatösen Aortenulkus der Aorta descendens (PAU, TEVAR) - Gefäßchirurgie
Sie haben keine Lizenz erworben - paywall ist aktiv: zur Produktauswahl
Indikationen
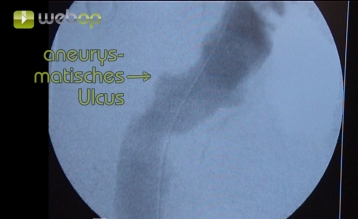
Im Beitrag wird die endoluminale Ausschaltung eines penetrierenden atheromatösen Ulkus (PAU, exzentrisch 32 x 24 mm) der Aorta descendens demonstriert. Wegen zweifacher gefäßchirurgischer Voroperation in der linken Leiste und schwerer Arteriosklerose erfolgt eine extraperitoneale Freilegung der A. iliaca externa.
Bei einem Durchmesser oder einer Tiefe des Ulkus von ≥ 20 mm ist eine elektive endovaskuläre Versorgung indiziert. Bei Hinweisen auf eine drohende Ruptur (Schmerzen, extraaortales Blut) ist die endovaskuläre Versorgung dringlich. Schmerz wird als eines der Hauptkriterien für ein dringliches operatives Vorgehen genannt.
Kontraindikationen
- keine außer ASA IV
Präoperative Diagnostik
Gründliche gefäßchirurgische Untersuchung:
- Pulsstatus
- Doppler Beine
- ggf. Gehstreckentest bei gleichzeitig bestehender AVK und schlecht tastbaren Fußpulsen
- Ultraschall Abdomen
- F-Duplex Carotiden
- Herzecho
- Belastungs-EKG
- Laboruntersuchungen (Elektroyte, Gerinnung, Nierenwerte, Blutbild, Blutfette, Blutgruppe)
- Rö Thorax
- Spiral CT Thorax-Abdomen
Spezielle Vorbereitung
- Blutgruppe bestimmen, ggf. Blutkonserven bereitstellen
- OP-Gebiet enthaaren
- ggf. Blasenkatheter legen
- prophylaktische Antibiose wird meist durchgeführt und wird von der Deutschen Gesellschaft für Gefäßchirurgie empfohlen (single-shot Cefuroxim 30 Minuten vor Hautschnitt), der Nutzen wird jedoch wegen der Resistenzproblematik derzeit diskutiert (RKI).
Aufklärung
Allgemeine Operationsrisiken
- Allergie/Unverträglichkeit z.B. auf Latex, Medikamente; Kreislaufschock, intensivmedizinische Maßnahmen; sehr selten schwerwiegende, u.U. bleibende Schäden (Organversagen, Hirnschädigung, Lähmungen)
- Wundinfektionen: medikamentöse oder operative Maßnahmen; Sepsis
- Thromboembolien der Bein- und Beckenvenen, Lungenembolie; vorbeugende Heparinisierung → HIT II
- Haut-, Gewebe- und Nervenschäden durch Lagerung und eingriffsbegleitende Maßnahmen
- Keloide
Spezifische Eingriffsrisiken
- temporäres Fieber
- Gefäßverletzungen durch Vorschieben von Katheten, Stentprothese; operative Blutstillung, Bluttransfusionen, sofortiger Übergang zur offenen Operation; Fremdblut → Hepatitis, HIV
- Nachblutung, Hämatome; ggf. operative Maßnahme
- Verletzung von Hautnerven; Sensibilitätsstörungen, ggf. dauerhaft
- Beinödeme durch Schädigung der Lymphgefäße in den Leisten; Kompressionsstrümpfe, bei chronischem Lymphstau medikamentöse oder physikalische Maßnahmen (Lymphdrainage)
- Aneurysma an Punktionsstellen der Arterien oder Gefäßfistel zur benachbarten Vene; Serombildung
- Infektionen der Stentprothese: innerhalb Tagen, Monaten, auch nach Jahren → Endokarditis, Sepsis; operative Entfernung der infizierten Prothese
- Verletzung von Nachbarorganen durch Fixierung der Aortenprothese (Speiseröhre, Darm, Lunge) → operative Maßnahmen, ggf. Entfernung der Prothese
- Fehlplatzierung der Aortenprothese → ggf. offene operative Korrektur
- Undichtigkeit der Aortenprothese → Korrektur durch Clipping, Verlängerung der liegenden Prothese, ggf. auch offene Korrektur
- Nebenwirkungen durch jodhaltige Röntgenkontrastmittel → vorübergehende Nierenfunktionsstörungen, selten bleibende Schäden (Dialyse), u.U. Hyperthyreose
- Potenzstörungen bei Männern: selten Erektionsstörungen, evtl. dauerhaft
Risiken durch Mangeldurchblutung
- Extremitäten: durch Okklusion der Stentprothesen und angrenzender Gefäßabschnitte durch Thromben, Perfusionsstörungen der Gliedmaßen; erneuter operativer Eingriff, ggf. Amputation
- Nieren: Einschränkungen der Nierenfunktion durch Thromboembolien → operative Korrektur, temporäre oder auch dauerhafte Dialyse
- Darm: durch Thromboembolien oder Fehlplatzierung der Gefäßprothese; operative Maßnahmen, Darmresektion, ggf. (dauerhafter) Anus praeter
- Rückenmark: vorübergehende Gefühlsstörungen und Lähmungen der Beine, u.U. dauerhafte Querschnittslähmung
- Apoplex: durch Thromboembolien → Lähmungen, Hör-, Sprach- oder Sehstörungen, ggf. Sprachverlust, Taubheit, Erblinden
- Leber: Funktionsstörung mit „Gelbsucht“, insb. bei Vorerkrankung der Leber
Anästhesie
Lagerung
OP-Setup
Spezielle Instrumentarien und Haltesysteme
Postoperative Behandlung
Einzelfreischaltung
Freischaltung auf diesen Lehrbeitrag
für 3 Tage
4,99 € inkl. MwSt.

webop-Account Single
Freischaltung aller Lehrbeiträge
Preis pro Monat
für das Modul: Gefäßchirurgie