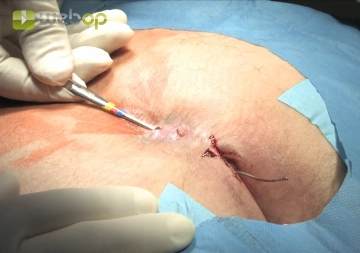
In der Analfalte sind mehrere Fistelöffnungen sichtbar. Die Sondierung zeigt einen Fistelverlauf bis nahe an den posterioren Analrand. Mit einem Farbindikator (Toluidinblau-Milch) werden die Fistelgänge markiert (so wird eine komplette Exzision auch von Nebengängen erreicht).
-
Darstellen der Fistelgänge
![Darstellen der Fistelgänge]()
Toneinstellungen Die Videosequenz kann mit einer automatischen Vertonung des darunter stehenden Textes abgespielt werden.
Sie können den automatischen Start der Vertonung als registrierter Nutzer in der Seitenleiste an- oder abstellen.
Bemerkung: Es handelt sich um eine Computerstimme, die nicht jeden Fachbegriff korrekt aussprechen kann. -
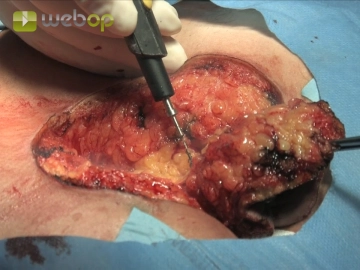
En bloc- Exzision
![En bloc- Exzision]()
Toneinstellungen Die Videosequenz kann mit einer automatischen Vertonung des darunter stehenden Textes abgespielt werden.
Sie können den automatischen Start der Vertonung als registrierter Nutzer in der Seitenleiste an- oder abstellen.
Bemerkung: Es handelt sich um eine Computerstimme, die nicht jeden Fachbegriff korrekt aussprechen kann.Ovaläres vollständiges Ausschneiden des gesamten chronisch infizierten Gewebes. Alles blau markierte Gewebe muss sicher unter Schonung der Sakralfaszie in toto entfernt werden, dabei sollte möglichst eine dünne Fettschicht auf der Sakralfaszie verbleiben.
Überprüfung des Präparats
Das aufgeschnittene Exzidat zeigt einen breiten Fistelgang mit büschelweise abgebrochenen Haaren. B
Das aufgeschnittene Exzidat zeigt einen breiten Fistelgang mit büschelweise abgebrochenen Haaren. B
Jetzt freischalten und direkt weiter lernen.
Einzelfreischaltung
Freischaltung dieses Lehrbeitrags für 3 Tage.
9,30 $
inkl. MwSt.
Beliebtestes Angebot
webop - Sparflex
Kombiniere flexibel unsere Lernmodule und spare bis zu 50%.
ab 7,22 $ / Modul
86,75 $/ jährliche Abrechnung
Allgemein- und Viszeralchirurgie
Alle Lehrbeiträge in diesem Modul freischalten.
14,45 $
/ Monat
173,50 $ / jährliche Abrechnung