Lebertransplantation I - Leberlebendspende, LDLT - Allgemein- und Viszeralchirurgie
Sie haben keine Lizenz erworben - paywall ist aktiv: zur Produktauswahl
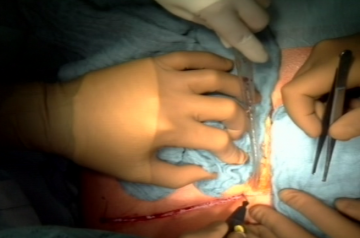
Laparotomie
Mobilisierung der Leber
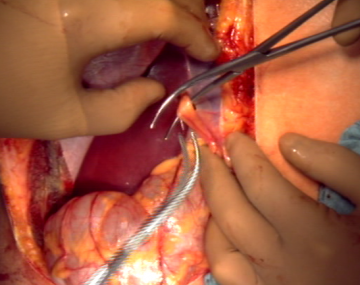
Cholezystektomie und Präparation des Lig. hepatoduodenale
Mobilisierung des rechten Leberlappens
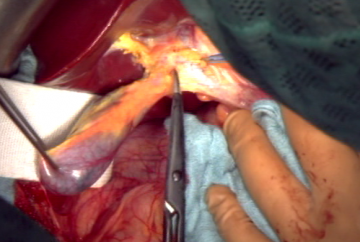
Mobilisierung des rechten Leberlappens unter Absetzung der retrohepatischen Venen, die direkt in die Vena Cava einmünden. Freilegung und Darstellung der rechten Lebervene und Anschlingen mit einem Mersileneband, das zwischen Leber und V. cava von der rechten Lebervene bis zum Hilus durchgezogen wird.
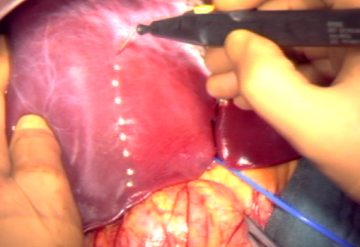
Festlegung und Markierung der Resektionslinie
Absetzen des rechten Gallengangs
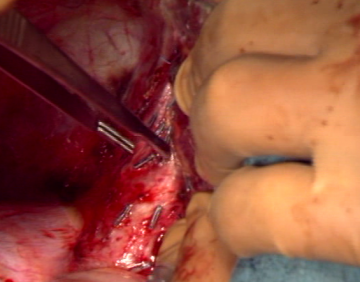
Spaltung der Leberkapsel
Parenchymdurchtrennung
Absetzen der rechten Leberarterie
Absetzen der Pfortader und der rechten Lebervene
Aktualisierung vom: 22.09.2023
Publikation vom: 09.10.2011
Einzelfreischaltung
Freischaltung auf diesen Lehrbeitrag
für 3 Tage
4,99 € inkl. MwSt.

webop-Account Single
Freischaltung aller Lehrbeiträge
Preis pro Monat
für das Modul: Allgemein- und Viszeralchirurgie