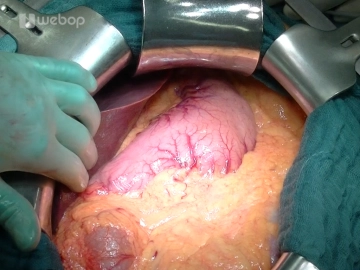
Eröffnung des Abdomens über eine quere Oberbauchlaparotomie ca. 3-4 Querfinger unterhalb des Rippenbogens mit Durchtrennung von Kutis, Subkutis, ventralem Faszienblatt, M. rectus abdominis und dorsalem Faszienblatt/Peritoneum. Das Ligamentum teres hepatis wird zwischen Klemmen durchtrennt und mit Durchstechungsligaturen (Vicryl® 2-0) versorgt. Das Ligamentum falciforme wird mittels monopolarem Strom bis hoch über die Leber reichend gelöst. Nach Umlegen der Bauchdecken mit feuchten Bauchtüchern wird das Rahmenhakensystems bestehend aus einem Bauchdeckenrahmen und einem Seilzughakensystem wie dem Ulmer Retraktor eingesetzt. Anschließend erfolgt die systematische Exploration der Bauchhöhle: Leber (Filiae?), Magen (Tumor?, Lage der Magensonde), Dünndarm (Adhäsionen?, Peritonealkarzinomatose?), Kolonrahmen (Tumor?), Omentum majus (Adhäsionen?, Peritonealkarzinomatose?).
-
Quere Oberbauchlaparotomie
-
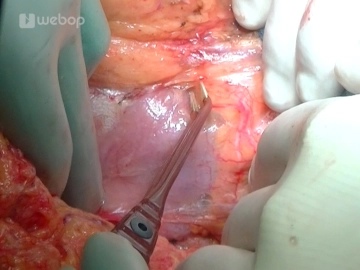
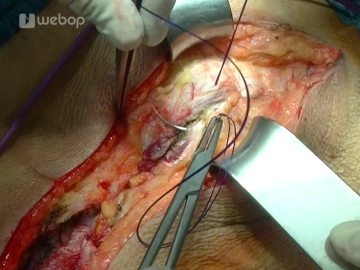
Antegrade Cholecystektomie
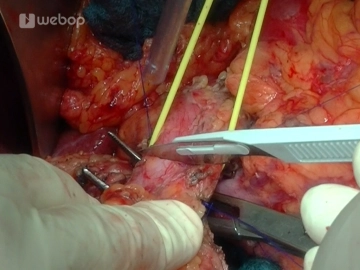
Die Resektionsphase beginnt mit der Cholecystektomie: Fassen der Gallenblase und antegrade Mobilisation aus dem Leberbett mittels Bipolarpinzette und Schere, Darstellung von Ductus cysticus und A. cystica, welche jeweils mit einer Overholtklemme gefasst, anschließend durchtrennt und mit einer Durchstechungsligatur (Prolene® 3-0) versorgt werden. Nach Absetzen und Abgabe der Gallenblase erfolgt eine Abstrichentnahme aus dem Gallesekret.
-
Mobilisation der rechten Kolonflexur/Kocher-Manöver
Zur Mobilisation der rechten Kolonflexur wird der Peritonealumschlag lateral des Colon ascendens inzidiert und die Inzision bis um die rechte Flexur herum fortgeführt. Durch sanften Zug am Colon spannt sich die gefäßlose Bindegewebsschicht dorsal des Colons an und das Mesokolon kann vom Retroperitonealraum, von der Vorderfläche des Duodenums und des Pankreaskopfes abgelöst werden.
Die Mobilisation des Duodenums erfolgt nach Kocher: der mobilisierte Kolonabschnitt wird zur linken Seite verlagert und das Duodenum nach Inzision entlang seiner Außenkante mittels Bipolarpinzette und Präparierschere zusammen mit dem Pankreaskopf aus seinen retroperitonealen Verbindungen gelöst. Die Mobilisation des Pankreaskopfes wird über die Aortenebene hinweg bis zum Treitzschen Band fortgeführt, damit der Pankreaskopf von dorsal komplett umfasst bzw. palpiert werden kann (Tumorgröße? Konsistenz?).
-
Eröffnung der Bursa omentalis
Eingehen in die Bursa omentalis, indem das Omentum von der rechten Kolonflexur bis zum linken Drittel des Colon transversum abgelöst wird. Die Bursa omentalis ist leicht verklebt, kann aber mit der bipolaren Pinzette gut befreit und dargestellt werden. Nun kann das Pankreas auch nach linksseitig gut exploriert werden.
-
Darstellung des Pankreasunterrandes und der mesenterico-portalvenösen Gefäßachse
Fortsetzen der Präparation am Pankreasunterrand mit Darstellung der V. mesenterica superior und der V. portae. Dabei werden die Venen des Pankreaskopfes mittels des LigaSure® oder zwischen Durchstechungsligaturen (Prolene® 4-0 oder 5-0) durchtrennt. Das Pankreas kann nun von kaudal beginnend auf Ebene der V. mesenterica superior/V. portae untertunnelt und an seinem Unterrand links und rechts der V. portae mit Haltefäden versehen werden.
Cave: Blutungen aus der Pfortader! -möglichst wenig Zug auf dem Gewebe!
-
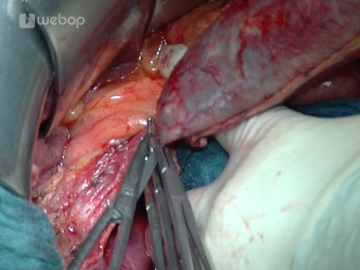
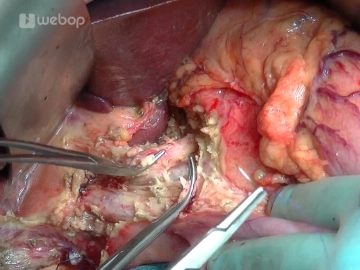
Präparation des Lig. hepatoduodenale
Nach Eröffnung des Omentum minus und Darstellung der A. hepatica communis am Pankreasoberrand erfolgt hier die Lymphknoten-Dissektion und sodann die Durchtrennung von A. gastrica dextra und A. gastroduodenalis, welche mit Durchstechungsligaturen versorgt werden (Prolene® 4-0 bzw. 3-0).
Bemerkung: Vor Absetzen der A. gastroduodenalis sollte eine Flusskontrolle der A.hepatica propria im Bereich der Leberpforte erfolgen.
Präparation des Ductus choledochus, welcher mit einem Gummizügel angeschlungen wird. Nach Darstellung der V. portae am Pankreasoberrand wird nun auch hier, von kranial kommend, das Pankreas untertunnelt und an seinem Oberrand links und rechts der V. portae mit Haltefäden versehen. Nach Vereinigung der beiden Präparationsebenen wird das komplett unterfahrene Pankreas ebenfalls mit einem Gummizügel angeschlungen.
-
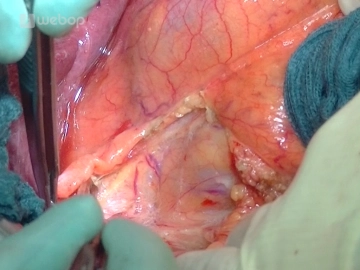
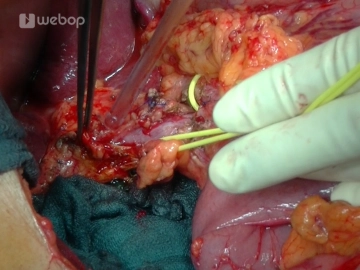
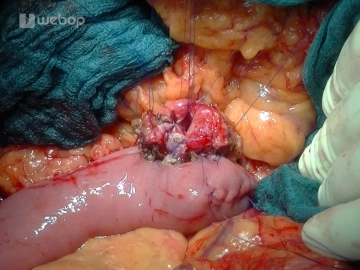
Absetzen des Ductus choledochus
Es erfolgt das Absetzen des angezügelten Ductus choledochus, der nach Abstrichentnahme leberwärts mit ca. 100-300 ml NaCl-Lösung gespült und mit einer Bulldogklemme provisorisch verschlossen wird. Zum Duodenum hin wird der Duktus weiter verfolgt und unter Mitnahme des Ductus cysticus knapp vor seiner Einmündung in das Duodenum mit einer Durchstechungsligatur (Vicryl® oder Prolene® 2-0) versehen.
-
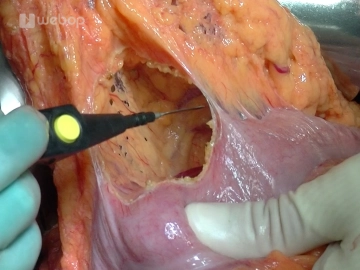
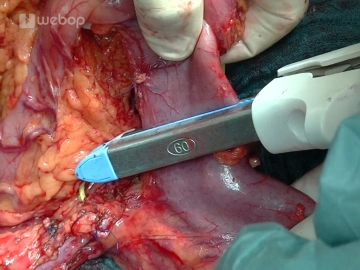
Absetzen des postpylorischen Duodenums
Nach Freipräparieren des postpylorischen Duodenums) und Durchtrennung der A. gastroepiploica dextra wird das Duodenum ca. 3 cm postpylorisch mit einem Klammernahtgerät (GIA 60) abgesetzt. Um die Übersicht für die weiteren Schritte zu verbessern, wird der abgesetzte Magen in einen feuchten Streifen eingeschlagen und temporär in den linken Oberbauch verlagert.
-
Absetzen des Jejunums
Nach Aufsuchen der 1. Jejunumschlinge aboral des Treitzschen Bandes werden unter Diaphanoskopie die versorgenden Gefäßarkaden identifiziert und mittels LigaSure® disseziert. Nach Absetzen des Jejunums mit dem Klammernahtgerät wird das Mesenterium des oralen Schenkels der Jejunumschlinge darmnahe bis zum duodeno-jejunalen Übergang in Höhe des Treitzschen Bandes durchtrennt und die Darmschlinge in den Oberbauch verlagert. Verschluss des neu geschaffenen Schlitzes am Treitzschen Band (Prolene® 5-0).
-
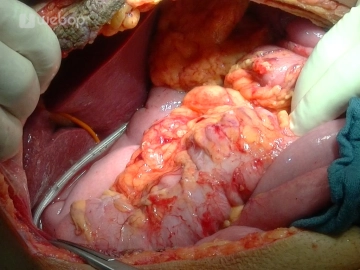
Mobilisation des „Whipple-Präparates“ und Durchtrennung des Pankreas
Das Pankreas wird auf Pfortaderebene zunächst nicht primär durchtrennt, sondern von rechts kommend der Pankreaskopf mit Processus uncinatus schrittweise mobilisiert und unter Mitnahme der umgebenden Lymphknoten bis auf Pfortaderebene freipräpariert, wobei die einstrahlenden Gefäße unter Prolene 4-0 oder 5-0 Durchstichligatur oder dem LigaSure® sukzessive durchtrennt werden.
Auf Isthmusebene wird nun das Pankreas per Skalpell durchtrennt (dorsal mittels Schere). Gewinnung eines Schnittrandes zum linksseitigen Pankreas mittels Skalpell und Abgabe des Präparates und des Schnittrandes zum Schnellschnitt.
Anschließend einzelne blutstillende Nähte am linksseitigen Pankreas mit Prolene® 5-0. Bei Karzinom-Nachweis oder V.a. Karzinom abschließend Vervollständigung der Lymphadenektomie im Bereich des Truncus coeliacus sowie interaortocaval.
Bemerkung:
- Bei V.a. Karzinom des DHC muss auch hier ein Schnittrand gewonnen und dem Schnellschnitt zugeführt werden.
- Es ist auch möglich, das Pankreas vor der kompletten Mobilisation zu durchtrennen, dies ist manchmal technisch einfacher.
- Die intraoperative Schnellschnittuntersuchung des Pankreasresektionsrandes ist unter onkologischen Gesichtspunkten in jedem Fall zu empfehlen. Sind im Absetzungsrand noch Anteile eines invasiv wachsenden Karzinoms oder Areale mit hochgradiger Epitheldysplasie nachweisbar, ist eine Nachresektion indiziert. Eine totale Pankreatektomie ist in Erwägung zu ziehen, wenn auch nach der 2. Nachresektion kein unauffälliger Absetzungsrand vorliegt.
-
Retrocolische End-zu-Seit Pancreatico-Jejunostomie
Die Rekonstruktionsphase beginnt mit dem Schaffen eines Mesodurchtritts rechts der A. colica media für den aboralen Schenkel der zuvor abgesetzten Jejunalschlinge, deren Klammernahtreihe fortlaufend mit PDS® 5-0 übernäht wird. Die retrokolisch hochgezogene Schlinge sollte spannungsfrei vor dem Pankreasrest und dem Ductus-choledochus-Stumpf zu liegen kommen.
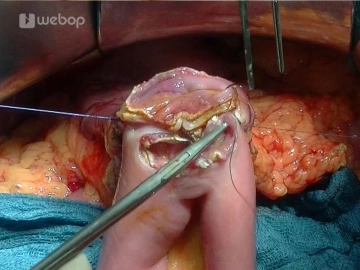
Die Pankreas-Anastomose erfolgt in zweireihiger Nahttechnik. Für die innere Nahtreihe werden am Pankreas zunächst je drei transduktale Einzelknopfnähte für die vordere und hintere Nahtreihe vorgelegt (Prolene® 5-0), dann erfolgt das Vorlegen der äußeren Nahtreihe der Hinterwand als seromuskuläre-Pankreaskapsel/Parenchym- Einzelknopfnähte (PDS® 5-0). Durch das Knoten dieser Einzelknopfnähte erfolgt das Approximieren des Jejunums an die Pankreaskapsel. Nach Eröffnung des Jejunums über ca. 1,5 cm Länge (abhängig von der Dicke des Pankreas und der Weite des Pankreasganges) wird die innere Hinterwand-Nahtreihe durchgeführt, indem die transduktal vorgelegten Einzelknopfnähte als Vollwandnähte durch das Jejunum geführt werden (Duct-to-Mucosa Naht = Approximation des Pankreasganges an die Mukosa). Die zweireihige Hinterwandnaht ist somit komplett.
In gleicher Weise erfolgt die Vorderwandnaht: zunächst innere Nahtreihe mit Hilfe der vorgelegten transduktalen Nähte, die als Vollwandnähte durch das Jejunum geführt und geknüpft werden (vorher Kontrolle auf Durchgängigkeit des Pankreasganges mittels Gangsonde), dann äußere Nahtreihe mit PDS® 5-0 Einzelknopfnähten als seromuskuläre Kapsel-Parenchym-Nähte.
-
End-zu-Seit-Hepatico-Jejunostomie
Die biliodigestive Anastomose erfolgt ca. 10-15 cm distal der Pankreas-Anastomose. Zunächst wird der Ductus hepaticus communis Stumpf mit seitlich angebrachten Haltefäden (Prolene® 5-0) aufgespannt. Ein zarter, kleinkalibriger Gallengang sollte – wie im Film dargestellt – zur Erweiterung des Lumens mittig mit einer Pott`schen Schere eingeschnitten werden. Nach antimesenterialer Eröffnung des Jejunums über ca. 5 mm werden evertierende Mukosa-Fixationsnähte angelegt (PDS® 6-0). Für die einreihige Anastomose werden für Hinter- und Vorderwand je sieben (je nach Größe ggf. auch mehr) Einzelknopfnähte PDS® 5-0 (bei sehr kleinem Gang auch PDS® 6-0) vorgelegt und dann geknüpft. Das Einlegen einer 2,5 mm T-Drainage vor Vollendung der Vorderwandnaht ist fakultativ und empfiehlt sich bei schwierigen Anastomosen-Verhältnissen wie im vorliegenden Fall.
Nach Fertigstellung der biliodigestiven Anastomose lässt sich problemlos Galle aus der T-Drainage aspirieren. Eine Dichtigkeitskontrolle der Anastomose ist durch
die Instillation von physiologischer Kochsalzlösung über die einliegende T-Drainage möglich. Die Drainage wird über den rechten Oberbauch ausgeleitet und im Hautniveau fixiert. Der Mesokolonschlitz für die hochgezogene Jejunalschlinge wird unter Fixierung der Schlinge mit Prolene® 5-0-Einzelknopfnähten verschlossen.Bemerkung: die T-Drainage sollte in einer Schlinge über die Leber gelegt werden, damit die Anastomose vor einer akzidentellen Verletzung durch frühzeitigen Zug an der Drainge geschützt ist.
-
Antecolische End-zu-Seit-Duodeno-Jejunostomie
Die Anastomose wird ca. 50 cm distal der biliodigestiven Anastomose angelegt. Hierzu wird die entsprechende Jejunumschlinge antekolisch hochgezogen und in zweihreihiger Nahttechnik mit dem postpylorischen Duodenalstumpf anastomosiert: äußere Nahtreihe seromuskulär, innere Nahtreihe allschichtig (jeweils PDS® 5-0 fortlaufend).
-
Lavage und Drainagen-Anlage
Nach Spülung der Abdominalhöhle und Kontrolle auf Bluttrockenheit werden die Hakensysteme entfernt. Über den rechten Unterbauch Einbringen einer Easy-Flow-Drainage, die zur biliodigestiven Anastomose und Pankreasanastomose geführt wird. Bei unkomplizierter Pankreasanastomose kann auf eine linksseitig angelegte Drainage zum Pankreas hin verzichtet werden.
-
Bauchdeckenverschluss
Nach der Zählkontrolle von Bauchtüchern und Instrumenten erfolgt der Bauchdeckenverschluss fortlaufend zweireihig (hinteres und vorderes Faszienblatt) mit einem Monoplus® Schlingenfaden. Fortlaufende Subkutannaht mit Monosyn® 3-0 und Hautklammernähte. Aufkleben des Easy-Flow-Beutels, steriler Verband und Anbringen des T-Drainage-Beutels.