Längsschnitt am Vorderrand des M. sternocleidomastoideus links. Durchtrennung der Subkutis und des Platysmas, subtile Blutstillung, Ligatur und Durchtrennung der lateralen Kapselvene der Schilddrüse.
-
Zugang links cervical
-
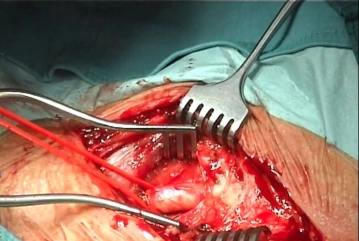
Präparation der A. carotis communis
![Präparation der A. carotis communis]()
Toneinstellungen Zentrale Darstellung der Vorderseite der A. carotis communis (ACC), die dann umfahren und mit einem Vessel Loop als Tourniquet angeschlungen wird. Fortsetzung der Präparation nach kranial unter Mobilisation und Medialisierung der Ansa cervicalis. Präparation der V. facialis, die zwischen Durchstechungsligaturen durchtrennt wird.
Tipps:
1. Goldene Regel für die Präparation: Wegen der Gefahr der Embolisation wird das umgebende Gewebe von der ACC abpräpariert, nicht umgekehrt. Dabei sollte das Gefäß so wenig wie möglich bewegt werden.
2. Die Ansa cervicalis ist die Leitstruktur, die geradewegs zum N. hypoglossus (N. XII) führt. Bei abweichender Präparation wie im Filmbeispiel ergeben sich spätestens in Höhe der A. carotis interna Probleme: Sie muss dann nachträglich medialisiert werden, was nicht nur Zeitverlust zur Folge hat, sondern auch das Risiko für eine versehentliche Verletzung des N. hypoglossus erhöht.
3. Die V. facialis sollte nicht mit einfachen Ligaturen, sondern immer mit Durchstechungsligaturen versorgt werden. Bei der Narkoseausleitung oder auch beim Husten des Patienten entstehen hohe Drücke in den Halsvenen, die zum Abrutschen einfacher Ligaturen führen können, was intensive Blutungen zur Folge haben kann.
Mobilisation des N. hypoglossus und der Ansa cervicalis indem kleine, den Nerven fesselnde Gefäßäst
Jetzt freischalten und direkt weiter lernen.
Einzelfreischaltung
Freischaltung dieses Lehrbeitrags für 3 Tage.
Beliebtestes Angebot
webop - Sparflex
Kombiniere flexibel unsere Lernmodule und spare bis zu 50%.
52,04 $/ jährliche Abrechnung
Gefäßchirurgie
Alle Lehrbeiträge in diesem Modul freischalten.
104,10 $ / jährliche Abrechnung
Webop fühlt sich der Lehre verpflichtet. Deswegen bieten wir alle unsere Inhalte auch zum fairen Studententarif an.