Stenose oder Verschluss der A. subclavia bei eindeutig zuzuordnender Symptomatik:
- klinisch relevante, durch Provokationstests reproduzierbare vertebrobasiläre Insuffizienz
- behandlungsbedürftige Minderperfusion des Armes (Claudicatio brachialis)
Stenose oder Verschluss der A. subclavia bei eindeutig zuzuordnender Symptomatik:
Anamnese
Klinisch-neurologische Untersuchung
1. Zerebrale Symptome
2. Periphere Symptome
Doppler- und Duplexsonographie
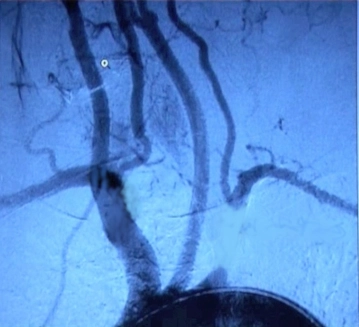
Bei der Ultraschalluntersuchung der extrakraniellen hirnversorgenden Gefäße sollten stets alle Gefäße im Quer- und Längsschnitt begutachtet werden:
Sowohl der Truncus brachiocephalicus als auch der Abgangsbereich der linken A. subclavia sind aus anatomischen Gründen meist nicht direkt einsehbar. Aus dem Flussspektrum der kranialeren Arterienabschnitte kann allerdings indirekt auf Stenosen im Zustrom rückgeschlossen werden (Faustschlussprobe, Anlegen einer Blutdruckmanschette → Flussumkehr).
Digitale Substraktionsangiographie (DSA), MR-Angiographie
CT oder MRT Gehirn
Kardiologische Untersuchung
Röntgenuntersuchung Thorax
Labor
Allgemeine Operationsrisiken
Spezifische Operationsrisiken
Freischaltung dieses Lehrbeitrags für 3 Tage.
Beliebtestes Angebot
Kombiniere flexibel unsere Lernmodule und spare bis zu 50%.
51,03 $/ jährliche Abrechnung
Alle Lehrbeiträge in diesem Modul freischalten.
102,10 $ / jährliche Abrechnung
Webop fühlt sich der Lehre verpflichtet. Deswegen bieten wir alle unsere Inhalte auch zum fairen Studententarif an.