Das menschliche Becken ist eine komplexe Ringkonstruktion, die zwei Hauptfunktionen erfüllt. Zum einen bildet es den unteren Abschluss des Rumpfes und trägt somit das Gewicht des Oberkörpers. Zum anderen überträgt es dieses Gewicht auf die unteren Gliedmaßen, was entscheidend für die aufrechte Haltung und die Fortbewegung des Menschen ist.
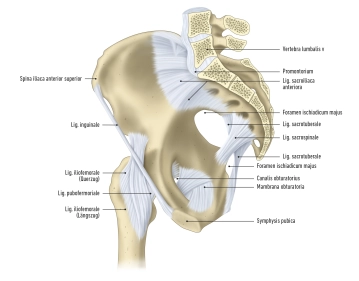
Das Becken setzt sich aus mehreren knöchernen Elementen zusammen. Die Grundlage bilden die beiden Hüftknochen, die auch als Beckengürtel oder Cingulum membri inferioris bekannt sind. Dazwischen befindet sich das Os sacrum. Das Os coxae, setzt sich aus drei Hauptkomponenten zusammen:
1. Das Darmbein (Os ilium), bestehend aus dem Corpus ossis ilii und der Ala ossis ilii.
2. Das Sitzbein (Os ischii), bestehend aus dem Corpus ossis ischii und dem Ramus ossis ischii.
3. Das Schambein (Os pubis), bestehend aus dem Corpus ossis pubis, dem Ramus superior und dem Ramus inferior ossis pubis.
Diese Knochen und das Kreuzbein sind durch verschiedene Arten von Verbindungen miteinander verbunden, darunter Bandverbindungen, Knorpelverbindungen und Gelenke:
1. Bandverbindungen umfassen die Membrana obturatoria, die Ligamenta sacroiliaca, sacrotuberale und sacrospinale.
2. Faserknorpelverbindungen werden durch die Symphysis pubica hergestellt.
3. Gelenkverbindungen umfassen die Articulation sacroiliaca und die Articulatio sacrococcygea.
Es gibt verschiedene Bänder, die an den Gelenken beteiligt sind:
- Die Ligg. sacroiliaca anteriora und posteriora sind Bänder, die das obere und untere Ende des Iliums am Os sacrum verbinden.
- Die Ligg. sacroiliaca interossea erstrecken sich zwischen dem Os sacrum und den Tuberositas ossis sacri und Tuberositas iliaca.
- Das Lig. iliolumbale verläuft vom 4. und 5. Lendenwirbel zur Crista iliaca und zur Tuberositas iliaca.
- Die Ligg. sacrotuberale et sacrospinale sind zusätzliche Bänder, die auf die Articulatio sacroiliaca einwirken.
- Das Lig. sacrococcygeum anterius, das Lig. sacrococcygeum posterius profundum und das Lig. sacrococcygeum posterius superficiale sind Bänder, die das Kreuzbein mit dem Steißbein verbinden.
Das Becken wird in zwei Hauptteile unterteilt:
- das große Becken (Pelvis major) und
- das kleine Becken (Pelvis minor).
Die Linea terminalis ist die Trennlinie zwischen ihnen. Das große Becken, oberhalb der Linea terminalis, enthält den Raum zwischen den beiden Darmbeinschaufeln, während das kleine Becken den Beckeneingang, den Beckenausgang und die Beckenwände umfasst.
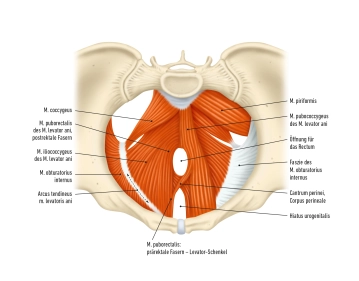
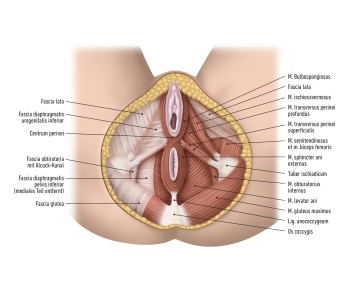
Die Beckenwände sind von Bindegewebe, sogenannten Faszien, bedeckt. Diese Faszien sind wichtig für die Stabilität und die Abgrenzung der Beckenorgane. Des Weiteren gibt es Öffnungen in den Beckenwänden, die den Durchtritt von Blutgefäßen, Nerven und Muskeln ermöglichen, die zwischen dem Becken und dem Gesäß verlaufen. Die Beckenregion ist reich an neurovaskulären Strukturen, die eine wichtige Rolle bei der Versorgung des Beckens und der unteren Extremitäten spielen.