Perioperatives Management - Totale Parathyreoidektomie mit Autotransplantation - Allgemein- und Viszeralchirurgie
Sie haben vollen Zugriff auf diesen Inhalt.
Indikationen
Sekundärer (renaler) Hyperparathyreoidismus
- Bei nicht medikamenteninduzierter Hyperkalzämie nach Ausschöpfung jeglicher medikamentöser Therapie (Phosphatbinder, Kalzimimetika, aktive Vitamin-D3-Analoga)
- Bei schwerer renaler Osteopathie (radiologisch oder histologisch gesichert)
- Bei Gefäßverkalkungen und sonstigen Weichteilverkalkungen, schwerer Hyperphosphatämie, Kalziphylaxie (urämisch-kalzifizierende Arteriolopathie) und Pruritus nach Ausschöpfung jeglicher medikamentöser Therapie in Verbindung mit hohen Parathormonwerten (>800 pg/ml)
Tertiärer Hyperparathyreoidimus bei autonomem hyperkalzämischem(>3,0 mmol/l) renalem HPT nach Nierentransplantation
Mehrdrüsenerkrankung bei MEN-1- oder MEN-2-Erkrankung (Familiäre Syndrome mit Bildung endokrin aktiver Tumoren) → Erkrankung des gesamten Organsystems d.h. alle Nebenschilddrüsen
MEN-1 → subtotale Parathyreoidektomie (3,5) Epithelkörperchen mit Thymektomie oder totale Parathyreoidektomie mit Thymektomie und Autotranspantation, bei Entfernung einzelner Tumoren hohe Wahrscheinlichkeit für Persistenz/Rezidiv, Prophylaxe von Thymuskarzinoiden
Men-2 → alleinige Entfernung vergrößerter NebenschilddrüsenKontraindikationen
- Bei Vorliegen einer adynamen Knochenerkrankung und renalem HPT
Präoperative Diagnostik
- Parathormonbestimmung
- weitere Labordiagnostik (Serumcalcium, Phosphat, alkalische Phosphatase(ggf. knochenspezifisch), Kreatinin, Harnstoff, Albumin/ Gesamteiweiß; fakultativ T3, T4, TSH
- Neoplasieabklärung (Schilddrüsen- und multiple endokrine Neoplasien)
- Knochenhistologie fakultativ
- Laryngoskopie (Stimmbandfunktionsprüfung)
- Lokalisationsdiagnostik
Sonographie; MIBI-SPECT-Szintigraphie (CT,MRT, SVK: selektiver venöser Parathormonstufenkatheter)
Spezielle Vorbereitung
- Intraoperative Parathormonbestimmung (IOPTH) peripher venös →PTH-Bestimmung als Basalwert “pre incision”.
- Prä- und postoperative Laryngoskopie
- Prä- und postresektionelle Vagusstimulation mittels Neuromonitoring
- Standardisierter Einsatz des IOMN
- Nachprüfbare Dokumentation des Stimulations-EMG des ipsilateralen Vagus vor und nach der Resektion (aus forensischen Gründen)
Aufklärung
- übliche Risiken eines operativen Eingriffs (Blutung, Infektion, Wundheilungsstörung, Folgeeingriff)
- Nichtauffindbarkeit und Revisionseingriff
- Bei intraoperativem Signalausfall Resektion der kontralateralen Seite zu einem späteren Zeitpunkt
- persistierender Hyperparathyreoidismus
- postoperativer Hypoparathyreoidismus
- Rekurrensparese, bei Beidseitigkeit ggf.Tracheotomie
- Autotransplantation in Hals- oder Unterarmmuskulatur
- Exploration der Schilddrüse mit ggf. Resektion bei Auffälligkeiten
- Pneumothorax
- ggf. postoperative Calcium-Substitution
- Rezidiv
Anästhesie
Intubationsnarkose
Einsatz kurzwirksamer Muskelrelaxantien nur bei Narkoseeinleitung, Verzicht während der Phase des IONMLagerung
OP-Setup
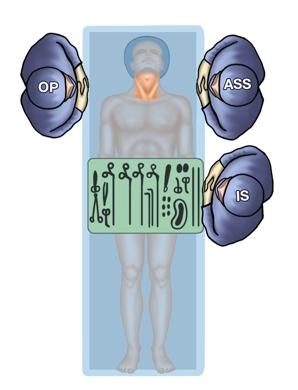
Der Operateur steht bei einseitigem Befund gegenüber der zu operierenden Seite, bei beidseitigem Befund erfolgt nach Abschluss der Präparation der einen Seite, der Wechsel zur anderen Seite. Der erste Assistent steht dem Operateur gegenüber, der zweite Assistent steht kopfwärts des ersten Assistenten, die instrumentierende OP-Pflegekraft steht fußwärts des Operateurs auf dessen Seite.
Spezielle Instrumentarien und Haltesysteme
- Strumasieb
- Titanclips
- bipolares Diathermiesystem, z. B. LigaSure®Präparationsklemme
- Neuromonotoring-Equipment, dann auch Vesselloop zum Anzügeln des N. vagus
- Redondrainage CH 8
- empfehlenswert: Lupenbrille für Operateur/in
Postoperative Behandlung
postoperative Analgesie: Nicht-steroidale Antirheumatika sind in der Regel ausreichend, ggf. kann eine Steigerung mit opioidhaltigen Analgetika erfolgen.
Folgen Sie hier dem Link zu PROSPECT (Procedures Specific Postoperative Pain Management)
Folgen Sie hier dem Link zur aktuellen Leitlinie: Behandlung akuter perioperativer und posttraumatischer Schmerzenmedizinische Nachbehandlung: Entfernung der Redondrainage am ersten postoperativen Tag, Bestimmung des Serums-Calciums, ggf. Therapie einer Hypokalzämie, Laryngoskopie vor Entlassung.
Thromboseprophylaxe: bei fehlenden Kontraindikationen sollte aufgrund des mittleren Thrombembolierisikos (operativer Eingriff > 30min Dauer) neben physikalischen Maßnahmen niedermolekulares Heparin in prophylaktischer, ggf. in gewichts– oder dispositionsrisikoadaptierter Dosierung bis zum Erreichen der vollen Mobilisation verabreicht werden.
Zu beachten: Nierenfunktion, HIT II (Anamnese, Thrombozytenkontrolle)
Folgen Sie hier dem Link zur aktuellen Leitlinie: Prophylaxe der venösen Thromboembolie (VTE)Mobilisation: sofort
Krankengymnastik: keine
Kostaufbau: sofort
Stuhlregulierung: ggf. Laxantien ab dem 2. Tag
Arbeitsunfähigkeit: 2-3 Wochen