Perioperatives Management - Cholezystektomie, laparoskopisch - Allgemein- und Viszeralchirurgie
Sie haben vollen Zugriff auf diesen Inhalt.
Indikationen
- Symptomatische Cholezystolithiasis oder Gallenblasensludge mit charakteristischen biliären Schmerzen.
- Asymptomatische Cholezystolithiasis bei Nachweis von Gallensteinen > 3 cm, Gallenblasenpolypen > 1 cm oder Porzellangallenblase (deutlich erhöhtes Gallenblasenkarzinomrisiko).
- Gallenkoliken im 1. Trimenon einer Schwangerschaft sollten wegen erheblicher Rezidivgefahr im weiteren Verlauf der Schwangerschaft früh elektiv operiert werden.
- Akute Cholezystitis; laut Leitlinien frühzeitige laparoskopische Operation innerhalb von 24 Stunden nach Aufnahme. Alternativ insbesondere bei schon länger bestehender Symptomatik (> 5 Tage), bestehender Antikoagulation, abklärungsbedürftiger Multimorbidität -> OP im symptomfreien Intervall 6 Wochen nach akuter Entzündung.
- Nach erfolgreicher Gallengangssanierung bei zusätzlicher Cholezystolithiasis möglichst innerhalb von 72 Stunden.
- Nach akuter biliärer Pankreatitis mit abklingender Cholestase/Pankreatitis ohne ERCP früh elektive OP, da sonst eine hohes Rezidivrisiko für eine Pankreatitis besteht.
Kontraindikationen
- Tumore der Gallenblase und –wege
- erhebliche intraabdominelle Verwachsungen
- biliodigestive Fisteln
- Schwangerschaft im letzten Trimenon
- Mirizzi-Syndrom (seltene Form des Verschluss-Ikterus) ab den höheren Stadien mit Fistelbildung
Relative Kontraindikationen
- Akute Pankreatitis
- Portale Hypertension
Präoperative Diagnostik
- Anamnese: Kolikartige Schmerzen(> 15 Minuten) im rechten Oberbauch/Epigastrium, Ikterus und Fieber gehören zu den Leitsymptomen von Gallenblasen- und Gallengangserkrankungen.
- Klinische Untersuchung: Typische Symptome einer akuten Cholezystitis sind rechtsseitige Oberbauchschmerzen, Murphy-zeichen (umschriebener Schmerz über der Gallenblase bei direktem Druck), erhöhte Entzündungswerte und Fieber.
- Labor: kl. Blutbild, CRP, Transaminasen, Bilirubin, Amylase, Lipase, bei Malignitätsverdacht evt. TU-Marker CA 19-9, vor OP ggf. Gerinnung, Elektrolyte, Kreatinin.
- Abdominale Ultraschalluntersuchung: Nachweis von Steinen, Wandverdickung oder Dreischichtung der Gallenblasenwand sowie sonographisch-palpatorisches Murphyzeichen bei akuter Cholezystitis.
- Bei Fehlen von Hinweisen für eine Choledocholithiasis (Klinik, Labor und Ultraschall) kann auf eine weitere Bildgebung verzichtet werden.
- Eine ERCP (endoskopische retrograde Cholangiographie) sollte nur in therapeutischer Intention durchgeführt werden. Im Zweifelsfall Vorschaltung einer Endosonographie oder MRCP.
- Die Endosonographie weist die höchste Sensitivität für die Detektion von Steinen im DHC auf.
- CT, MRCP/MRT bei unklaren Ultraschallbefunden oder Tumorverdacht.
- Choledochoskopie nur bei spezieller Fragestellung, Malignomverdacht oder unklaren Befunden insbesondere zur Abklärung von Gallengangspathologien.
- Gastroskopie, wenn Klinik nicht eindeutig und die Beschwerden auch vom Magen kommen könnten.
Spezielle Vorbereitung
- Bei akuter Cholezystitis oder Choledocholithiasis: Perioperative Antibiotikatherapie
- Ansonsten optional perioperative Single-Shot Antibiotikaprophylaxe
Aufklärung
- Konversion zur offenen Cholezystektomie
- Gallengangsverletzung
- Gallenblasenperforation
- Intraabdomineller Konkrementverlust
- Gefäßverletzung (A. hepatica , V. portae)
- Verletzung benachbarter Organe: Duodenum, Dünndarm, Colon, Leber
- Peritonitis
- Abszess
- Folgeeingriff
Anästhesie
Intubationsnarkose bei Kapnoperitoneum
Lagerung
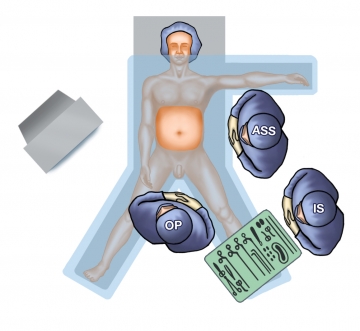
OP-Setup
Der Operateur steht zwischen den gespreizten Beinen, der 1. Assistent auf der linken Seite (Kameraführung), der 2. Assistent (optional) kopfwärts des 1. Assistenten (Leberhaken). Die instrumentierende OP-Pflegekraft steht über dem linken Bein des Patienten. Der Laparoskopieturm befindet sich auf der rechten Seite, der Monitor in guter Sicht des Operateurs.
Spezielle Instrumentarien und Haltesysteme
- laparoskopisches Grundsieb
zusätzlich:
- Trokare
- 45° (oder 30°) Kamera
- Fasszange
- Dissektor
- Elektrohäkchen
- Sauger
- ggf. Leberhaken
- Schere
- Titan- oder Laparo-Clips
- Bergebeutel
- Re-Order
Postoperative Behandlung
postoperative Analgesie:
Nicht-steroidale Antirheumatika sind in der Regel ausreichend, ggf. kann eine Steigerung mit opioidhaltigen Analgetika erfolgen
Folgen Sie hier dem Link zu PROSPECT (Procedures Specific Postoperative Pain Management)
Folgen Sie hier dem Link zur den aktuellen Leitlinie: Behandlung akuter perioperativer und posttraumatischer Schmerzenmedizinische Nachbehandlung:
Eventuelle Magensonde wird bei OP-Ende entfernt.
Laborkontrolle mit Transaminasen und Bilirubin am ersten oder zweiten postoperativen Tag
Entfernung evtl. Drainagen am 2. oder 3. postoperativen Tag.
Sofern nicht resorbierbares Nahtmaterial verwendet wurde, erfolgt die Nahtentfernung am 10.-12. postoperativen Tag.
Wird bei der postoperativen histologischen Untersuchung der Gallenblase ein Karzinom festgestellt, so ist bei Vorliegen eines Carcinoma in situ (pTis) oder eines Mukosacarcinoms (pT1a) die Entfernung der Gallenblase ausreichend. Ab eine Stadium pT1b ist bei kurativem Ansatz eine onkologische Nachresektion mit Lymphadenektomie erforderlich.
Thromboseprophylaxe:
Bei fehlenden Kontraindikationen sollte aufgrund des mittleren Thrombembolierisikos (operativer Eingriff > 30min Dauer) neben physikalischen Maßnahmen niedermolekulares Heparin in prophylaktischer ggf. in gewichts – oder dispositionsrisikoadaptierter Dosierung bis zum Erreichen der vollen Mobilisation verabreicht werden.
Zu beachten: Nierenfunktion, HIT II (Anamnese, Thrombozytenkontrolle)
Folgen Sie hier dem Link zur aktuellen Leitlinie: Prophylaxe der venösen Thromboembolie (VTE)Mobilisation: sofort
Krankengymnastik: ggf. Atemgymnastik zur Pneumonieprophylaxe
Kostaufbau: sofort
Stuhlregulierung: ggf. Laxantien ab dem 2. Tag
Arbeitsunfähigkeit: 5-12 Tage