Perioperatives Management - GIST - distale Magenresektion nach Roux-Y - Allgemein- und Viszeralchirurgie
Sie haben vollen Zugriff auf diesen Inhalt.
Indikationen
Gastrointestinale Stromatumoren (GIST) sind die häufigsten mesenchymalen Tumoren des Gastrointestinaltraktes.
Die Zahl sog. inzidentieller GIST (< 2cm) durch zunehmenden Einsatz moderner Endoskopieverfahren steigt. Eine komplette chirurgische Resektion (R0) ist trotz aller Fortschritte in der medikamentösen Behandlung Voraussetzung für einen kurativen Therapieansatz. Auch kleine GIST (< 2cm) müssen vollständig reseziert werden. Nur eine vollständige Resektion (R0) bietet eine Aussicht auf Heilung.Im Vergleich zu anderen soliden Tumoren des Gastrointestinalstrakts gibt es bei GIST einige tumorbiologische Besonderheiten, die beachtet werden müssen:
- Aufgrund der extrem seltenen lymphogenen Metastasierung ist eine Lymphadenektomie nicht erforderlich; ein Sicherheitsabstand von 2 cm gilt als ausreichend.
- Da diese Tumoren innerhalb der Muskelschicht der Organwand entstehen ist grundsätzlich eine Vollwandresektion zur Vermeidung einer inkompletten Resektion erforderlich. Das bedeutet, dass auch bei kleinen, frühen GIST z. B. eine endoskopische Muskosaresektion keinesfalls zu einer R0-Resektion führen kann. Diese kann nur durch eine Resektion unter Mitnahme der Muskularis sichergestellt werden. Die Resektion bei Befall des Ösophagus muss also bis in das periösophageale Fettgewebe reichen, beim Magen bis in die freie Bauchhöhle und beim Rektum bis in das Mesorektum.
Wenn technisch möglich, kann die Operation laparaskopisch nach den Richtlinien der Tumorchirurgie durchgeführt werden.
- laparaskopisch ggf. endoskopieassistiert als atypische, lokale Magenwandresektionen (sog. Wedge-Resektion) bei kleinen Tumoren.
- laparaskopisch handassistiert bei großen Magen-GIST (> 5 cm) und bei ungünstiger Lokalisation z.B. an der kleinen Kurvatur, der Magenhinterwand oder am ösophagogastralen Übergang Durch die taktile Kontrolle des Tumors steigt die Sicherheit der vollständigen Resektion.
Empfohlene lokalisationsabhängige Operationsverfahren bei GIST
- Ösophagus→ chirurgische Enucleation bis zur abdominothorakalen Ösophagusresektion
- Ösophagogastralen Übergangs→ lap. transhiatale Kardiaresektion (Operation nach Merendino), erweiterte Gastrektomie
- Magen→ lokale Exzision, laparoskopische Wedge-Resektion, partielle Magenresektionen bis zur Gastrektomie
- Duodenums→ lokale Resektion oder partielle Pankreatoduodenektomie
- Dünn- und Dickdarm → Segmentresektion
- Rektum→ lokale Exzision z.B. als transanale endoskopische Mikrochirurgie, Rektumresektion (ant. Rektumresektion, abdominoperineale Rektumexstirpation)
- Komplexe Multiviszeraleingriffe bei großen oder metastasierten Tumoren
Kontraindikationen
- Relevante Komorbiditäten mit OP- bzw. Narkoseunfähigkeit.
- Lymphadenektomie und weite Absetzungsränder sind nicht indiziert, lediglich sichtbar vergrößerte Lymphknoten sollten entfernt werden.
- Das jeweilige Operationsverfahren muss der Tumorgröße und- lokalisation so angepasst sein, dass eine intraoperativen Tumorruptur sicher vermieden wird.
Präoperative Diagnostik
- Adomensonographie
- CT Abdomen
- ÖGD ggf. mit Tumorbiopsie bei Tumorlokalisation im Ösophagus, Magen, Duodenum. Dabei ist zu beachten, dass diese Tumoren innerhalb der Muskelschicht der Organwand entstehen und sich dem Nachweis durch endoskopisch gewonnene Schleimhaut-PEs entziehen können.
- Endosonographie ggf. mit endosonographisch gesteuerte Feinnadelpunktion (EUS-FNA)
- CT/MRT-Sellink-Technik bei Dünndarmmanifestation
- Kapselendoskopie
- MRT bei Manifestation im Rektum
- Prätherapeutische Tumorbiopsie nur bei Einfluss auf das Behandlungskonzept (differentialdiagnostischenAbgrenzung eines Adenocarcinoms, Einleiten einer neoadjuvanten Systemtherapie) aufgrund der Gefahr von Blutung, Tumorzellverschleppung oder Tumorruptur bei insgesamt nur ca. 50 % iger Aussagefähigkeit hinsichtlich der Tumorentität.
- FDG-PET zur differentialdiagnostischen Abgrenzung GIST-Leiomyom
Spezielle Vorbereitung
- Neoadjuvante Systemtherapie mit Tyrsoinkinaseinhibitoren bei primär nicht komplett resektablen Tumoren vor allem des gastroösophagealen Übergangs, des Duodenums und des Rektums. Die Resektion sollte zum Zeitpunkt der optimalen Tumorrückbildung frühestens aber nach vier bis sechs Monaten erfolgen.
- Multimodales Therapiekonzept bei GIST- Metastasen und -Rezidiven.
Aufklärung für distale Magenresektion (Filmbeispiel)
Allgemeine OP-Risiken:
- Thromboembolie
- Pneumonie
- Heparinunverträglichkeit, HIT
- Harnwegsinfekt
Spezielle OP-Risiken:
- endgültige Entscheidung über das Resektionsverfahren erst intraoperativ
- Verletzung innerer Gefäße und Organe, z. B. Milz, Gallengang
- Anastomoseninsuffizienz
- Duodenalstumpfinsuffizienz
- endoluminäre/ intraabdominelle Blutung
- intraabdomineller Abszess, Peritonitis
- Pankreatitis bzw. Pankreasfisteln
- Wundheilungsstörung
- Narbenbruch
Hinweise auf:
- vorübergehende Gewichtsabnahme
- veränderte Essgewohnheiten
- Drainagen, Magensonde, Harnableitung
- evtl. Fremdblutgabe
Anästhesie
Intubationsnarkose
Intra- und postoperative Analgesie mit PDKLagerung für distale Magenresektion (Filmbeispiel)
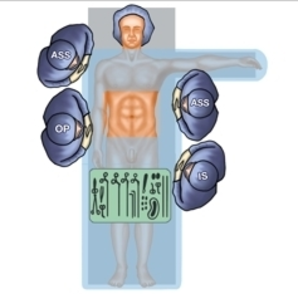
Op-Setup für distale Magenresektion (Filmbeispiel)
Spezielle Instrumentarien und Haltesysteme
- Intraoperative Endoskopie zur Tumorlokalisation bei laparoskopischen Verfahren
Abdominalchirurgisches und/oder laparoskopisches Grundinstrumentarium, Zusatz-Equipment lokalisationsabhängig entsprechend geplantem Eingriff.
Im Filmbeispiel (distale Magenresektion):
- Selbsttragender Bauchdeckenretraktor/-spreizer
- Lineare Cutter mit verschiedenen Magazinlängen für den Verschluss von Duodenalstumpf und proximalem Magenstumpf
- Bipolare Schere
Postoperative Behandlung
Postoperative Analgesie
- Periduralanästhesie postoperativ 2 – 5 Tage fortsetzen
Folgen Sie hier dem Link zu PROSPECT (Procedure specific postoperative pain management) oder zur aktuellen Leitlinie Behandlung akuter perioperativer und posttraumatischer Schmerzen.
Medizinische Nachbehandlung
- Intraabdominelle Zieldrainagen je nach Fördermenge entfernen
- Optional kann am 5.-7. postopoperativen Tag eine Rö-MDP (Magen-Darm-Passage) oder eine endoskopische Kontrolle der Anastomosenverhältnisse erfolgen.
- Hautfäden zwischen 10. und 12. postoperativen Tag entfernen
Medikamentöse Nachbehandlung mit Tyrosinkinaseinhibitoren
- Imatinib ist ein oral applizierbares Phenylaminopyridimidin-Derivat, das die ATP-Bindungsstelle spezifischer Tyrosinkinasen wie KIT und PDGFRA blockieren kann. Dadurch erfolgt wiederum die Blockade der Signalwege, über die das maligne Wachstumsverhalten der GIST vermittelt wird.
Vor Beginn einer adjuvanten Behandlung sollte immer eine Bestimmung des Mutationsstatus erfolgen, da die Wirksamkeit von Imatinib mit der zugrundeliegenden Mutation korreliert und am größten bei einer Mutation im Exon 11, gefolgt von Exon 9 ist. Bei fehlendem Mutationsnachweis (Wild-Typ) ist die Wirksamkeit wesentlicher geringer.
Die Behandlung sollte dauerhaft und kontinuierlich erfolgen. Therapiestandard ist eine Dosierung von 400 mg Imatinib pro Tag, bei Exon-9-Mutationen sollte eine Dosissteigerung auf 800 mg pro Tag erfolgen.
Die Behandlung von Patienten mit fortgeschrittenem oder metastasiertem GIST sollte in voller Dosierung bis zum Nachweis einer Progression fortgesetzt werden. Das gilt auch bei Erreichen einer kompletten Remission oder nach vollständiger Resektion eines Residualtumors.
- Patienten mit einem hohen Rückfallrisiko sollten nach potentiell kurativer Operation eine adjuvante medikamentöse Therapie erfahren. Dabei gilt die klinische Empfehlung für Imatinib 400 mg/Tag über 3 Jahre. Liegt ein intermediärem Risiko vor, muss die Therapieentscheidung gemeinsam mit dem Patienten erfolgen, da eine unzureichende Datenlage besteht.
- Patienten mit Tumorperforation sollten ebenfalls für mindestens 3 Jahre mit Imatinib therapiert werden, da das Progressionsrisiko dem bei einer Metastasierung ähnelt.
- Patienten mit niedrigem und sehr niedrigem Rezidivrisiko bedürfen keiner adjuvanten Therapie, auch nicht in der R1-Situation.
- Therapieoptionen bei Progress: Dosiserhöhung auf 800 mg Imatinib pro Tag. Bei weiterem Fortschreiten Umstellung auf den Multikinase-Inhibitor Sunitinib.
- Als Drittlinientherapie wird nach der Zulassung Regorafenib zur Verfügung stehen.
- Bei Patienten, die vor einer Resektion eine neoadjuvante Therapie erhalten haben, sollte die postoperative Behandlung bei entsprechender Indikation bis zu einer Gesamtdauer von 3 Jahren durchgeführt werden.
- Bei postadjuvantem Rezidiv ist die Wiederaufnahme der Imatinib-Therpaie in der dem Mutationsstatus entsprechenden Dosierung zu empfehlen.
Tumornachsorge
Empfehlungen zur Nachsorge bei wenig gesicherten Daten: CT/MRT-Untersuchungen bei Intermediate- und High-risk-Tumoren alle 6 Monate in den ersten 3 Jahren, dann jährliche Untersuchungen bis zum 5. Jahr einschließlich.Thromboseprophylaxe
Bei fehlenden Kontraindikationen sollte aufgrund des mittleren Thromboembolierisikos (operativer Eingriff > 30 Minuten Dauer) neben physikalischen Maßnahmen niedermolekulares Heparin in prophylaktischer ggf. in gewichts- oder dispositionsrisikoadaptierter Dosierung bis zum Erreichen der vollen Mobilisation verabreicht werden. Zu beachten: Nierenfunktion, HIT II (Anamnese, Thrombozytenkontrolle).
Folgen Sie hier dem Link zur aktuellen Leitlinie Prophylaxe der venösen Thromboembolie (VTE).Mobilisation
- zügige Mobilisation
Krankengymnastik
- Atemgymnastik
Kostaufbau
- enterale Ernährung möglichst rasch anstreben; bis dahin parenterale Ernährung und Flüssigkeitssubstitution.
Stuhlregulierung
- ggf. Laxantien ab dem 2. postoperativen Tag
Arbeitsunfähigkeit-distale Magenresektion(Filmbeispiel)
- Die Arbeitsunfähigkeit umfasst in der Regel ein Minimum von 4 Wochen.