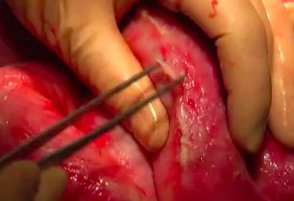
Nach Entfernen des alten Vakuum-Verbandes, Desinfektion und sterilem Abdecken des OP-Gebiets, erfolgt die Inspektion des Abdomens und die Lösung von Verwachsungen zwischen den Darmschlingen.
-
Inspektion und Adhäsiolyse
-
Lavage
-
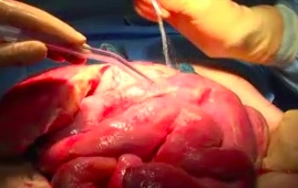
Einbringen der intraabdominellen Komponente
![Einbringen der intraabdominellen Komponente]()
Toneinstellungen Anfeuchten der intraabdominellen Komponente (perforierte Folie mit integriertem Schwamm) des Vakuum-Systems und Einbringen in das Abdomen mittels feuchter Stieltupfer.
Tipp: Hierbei ist darauf zu achten, dass die Folie so tief wie möglich in das Abdomen eingebracht wird und die Bauchdecke vom Darm abtrennt. Im Bereich der Leber und des Ligamentes bzw. eines Stomas muss die intraabdominelle Folie ggf. eingeschnitten werden, um diese gut und ohne Faltenbildung bis in die Tiefe ieinlegen zu können.
-
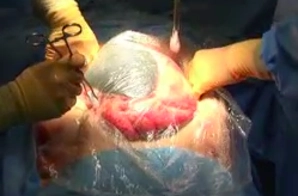
Einbringen der PU-Schwämme
Toneinstellungen Einbringen der schwarzen Polyurethan-Schwämme auf Niveau der Bauchdecke.
Wichtig: Es ist darauf zu achten, dass der Schwamm auf Bauchdeckenniveau liegt, und somit weder unter der Faszie (Gefahr der Dünndarmverletzung bei Dislokation), noch über der Haut (Hautschädigung) zu liegen kommt. Insgesamt sollte der schwarze Schwamm kleiner als der Bauchdeckendefekt sein, um so eine zu starke Faszienretraktion zu verhindern. Die vorgefertigten „Sollbruchstellen“ erleichtern die korrekte Größenanpassung. Es ist darauf zu achten, dass der Schwamm nicht über dem Abdomen zurechtgeschnitten wird, da sonst kleine Stücke nach intraabdominell gelangen können.
-
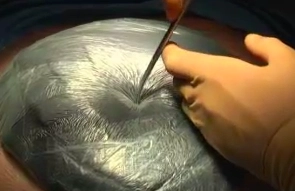
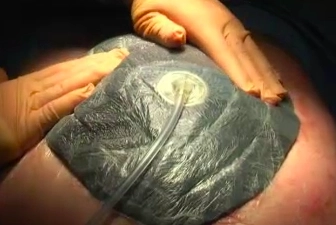
Aufkleben der Folie
![Aufkleben der Folie]()
Toneinstellungen Abkleben des Operationsfeldes mittels selbstklebender Folie und Einschneiden eines mindestens 2,5 cm großen Loches in die Folie direkt über dem schwarzen Schwamm.
Wichtig: die Folie muss das gesamte Abdomen luftdicht abschließen und gewährleisten, dass der schwarze Schwamm direkt auf Hautniveau zu liegen kommt.
Tipp: Um die faltenlose Anbringung zu erleichtern, kann die Folie in schmale Streifen geschnitten werden.
-
Anbringen des T.R.A.C.®-Systems