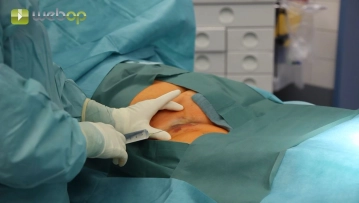
Infiltrationsanästhesie rechte Leiste mit Xylonest 1%. Palpation und Punktion der Arteria femoralis communis. Einführen eines Terumo®-Drahtes über die Punktionskanüle.
-
Punktion der Arteria femoralis communis rechts
-
Einführen der Schleuse bis zum Aortenbogen
Angiographie
Darstellung der supraortalen Äste, insbesondere der Arteria subclavia sinistra. Markierung des Abga
Darstellung der supraortalen Äste, insbesondere der Arteria subclavia sinistra. Markierung des Abga
Jetzt freischalten und direkt weiter lernen.
Einzelfreischaltung
Freischaltung dieses Lehrbeitrags für 3 Tage.
9,20 $
inkl. MwSt.
Beliebtestes Angebot
webop - Sparflex
Kombiniere flexibel unsere Lernmodule und spare bis zu 50%.
ab 4,25 $ / Modul
51,03 $/ jährliche Abrechnung
Gefäßchirurgie
Alle Lehrbeiträge in diesem Modul freischalten.
8,50 $
/ Monat
102,10 $ / jährliche Abrechnung
Webop fühlt sich der Lehre verpflichtet. Deswegen bieten wir alle unsere Inhalte auch zum fairen Studententarif an.