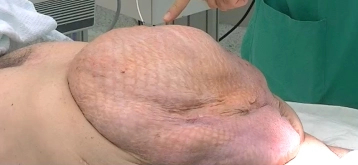
A reconstrução da parede abdominal em hérnias incisionais complexas ou na presença de um laparostoma apresenta um desafio particular. Uma "perda de domínio" representa a forma extrema de um deslocamento de volume dos intestinos.
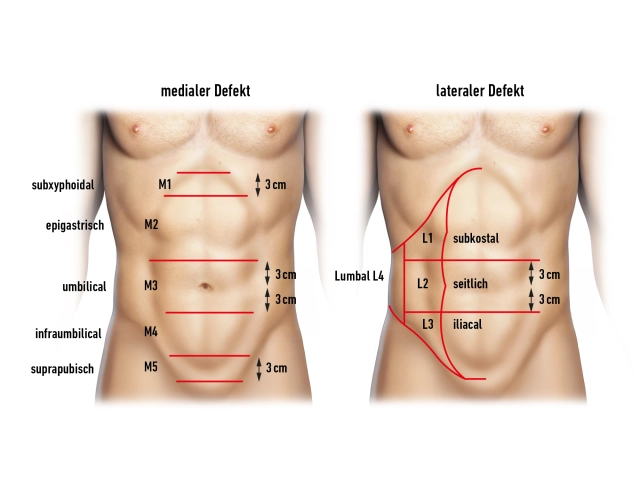
Hérnias complexas são consideradas hérnias da parede abdominal com larguras de defeito de mais de 10 cm, recorrência de hérnia incisional após implante de malha (herniação na borda da malha, rasgo da malha, ruptura da malha), hérnias após transferência de retalho (desnervação, defeitos no local doador) e múltiplas recorrências.
O defeito da parede abdominal após laparostoma representa uma situação especial. Um fechamento da parede abdominal nunca ocorreu aqui. Complicando as coisas, não há pele natural na área do defeito da parede abdominal, mas sim um enxerto de pele de espessura parcial. Também não há saco herniário útil para a reconstrução. O fechamento da pele pode apresentar um problema adicional.
Em princípio, a indicação para reparo de até mesmo uma hérnia complexa é dada. Os pacientes carecem de elementos estabilizadores ventrais da musculatura do tronco. Pacientes com paredes abdominais instáveis assim se queixam de problemas posturais com dor nas costas. Atividades fisicamente exigentes e esportes são severamente restritos a impossíveis. Uma parede abdominal ventral intacta é de grande importância para processos fisiológicos como respiração e defecação.
Além disso, o defeito da parede abdominal e o volume de órgãos extra-abdominais continuarão a aumentar. A reconstrução da parede abdominal é em última análise realizada para prevenir o aumento da morbidade.
Para alcançar um fechamento fascial na linha média nessas hérnias, uma separação de componentes da parede abdominal geralmente é necessária.
Com a separação de componentes anterior ("Ramirez") apresentada aqui, defeitos na linha média com largura periumbilical de até 20 cm, epigástrica de até 8 cm e suprapúbica de até 6 cm de diâmetro podem ser fechados separando partes da parede abdominal lateral. A técnica permite um fechamento sem tensão com uma parede abdominal dinamicamente competente.
Devido ao amplo descolamento do tecido subcutâneo com o risco de destruir vasos perfurantes (suprimento sanguíneo para o tecido subcutâneo e pele pelos vasos epigástricos profundos) e a resultante alta taxa de distúrbios de cicatrização de feridas, hematomas e seromas, esta técnica agora é considerada apenas um procedimento de segunda escolha. A separação de componentes posterior, que leva a uma liberação na área do M. transverso, é favorecida; adicionalmente, o leito da malha pode ser expandido lateralmente, dorsalmente e retrocostalmente.
A reconstrução de acordo com Ramirez foi descrita no trabalho original sem aumento de malha. Os resultados na literatura favorecem a implantação simultânea de uma malha retromuscular.
No caso demonstrado, como uma característica especial, na ausência de material para o fechamento do peritônio ou da bainha posterior do reto, é mostrado um bridging de defeito com a introdução de uma malha biológica. Alternativamente, uma malha sintética capaz de IPOM também pode ser usada. A vantagem de uma malha biológica é a possibilidade de aplicação em um campo cirúrgico infectado, melhor elasticidade e a remodelação natural em tecido próprio do corpo.
A introdução de toxina botulínica para o relaxamento da musculatura da parede abdominal lateral reduziu significativamente a necessidade de separação de componentes em hérnias na linha média.