Histórico Médico
- sintomas locais de aumento da tireoide, crescimento de nódulo (pressão cervical ou sensação de globus, dificuldades de deglutição e dispneia, especialmente sob esforço)
- alterações na voz/rouquidão, paralisia do nervo laríngeo recorrente
- sintomas de hipertireoidismo
- medicamentos (preparações contendo iodo, medicamentos antitireoidianos)
- histórico familiar
- radiação prévia na área do pescoço: Um fator etiológico confirmado para o desenvolvimento de carcinoma diferenciado de tireoide é a exposição à radiação ionizante, razão pela qual pacientes com nódulos tireoidianos devem ser questionados especificamente sobre radiação prévia na região da cabeça e pescoço.
- problemas pré-existentes na coluna cervical (reclinação da cabeça durante o posicionamento!)
Exame Físico
- palpação (tamanho, consistência dos lobos tireoidianos, nódulos, mobilidade à deglutição, linfonodos palpáveis)
Teste de Função das Cordas Vocais
- Uma laringoscopia otorrinolaringológica pré-operatória para avaliar a mobilidade das cordas vocais é essencial.
- Ela pode detectar danos pré-existentes ao nervo laríngeo recorrente, por exemplo, após cirurgia anterior ou em malignidade.
- Ela permite uma estratégia cirúrgica adaptada à situação.
- Ela é a base da garantia de qualidade perioperatória.
- A laringoscopia pré e pós-operatória e o neuromonitoramento intraoperatório formam a base da garantia de qualidade perioperatória e são uma unidade diagnóstica inseparável. O neuromonitoramento não é utilizável sem o conhecimento da função laríngea clínica! LINK IONM
Exames Laboratoriais
- parâmetros laboratoriais pré-operatórios usuais dependendo da doença subjacente, coagulação, cálcio, PTH
- TSH, hormônios tireoidianos: fT3, fT4
O parâmetro in vitro mais importante é o TSH, cuja alteração patológica indica uma disfunção tireoidiana de longa data: Concentração baixa sugere hipertireoidismo, concentração alta sugere hipotireoidismo. Nesses casos, a determinação adicional de hormônios tireoidianos (fT3 e fT4) é obrigatória; se o TSH for normal e houver eutiroidismo clínico, pode ser omitida. - Anticorpos tireoidianos para o diagnóstico de imunotireopatia e tireoidite
- Anticorpos contra o receptor de TSH (TRAK) devem ser determinados se o exame clínico e de imagem não diferenciarem claramente entre doença de Graves e hipertireoidismo não imunogênico.
- Anticorpos contra peroxidase tireoidiana (anti-TPO) são determinados quando se suspeita de doença tireoidiana autoimune; eles estão elevados em 95% dos pacientes com tireoidite de Hashimoto (tireoidite autoimune) e em 70% dos pacientes com doença de Graves.
- Anticorpos contra tireoglobulina (anti-TG) são menos específicos, determinados adicionalmente quando se suspeita de tireoidite autoimune, especialmente se anti-TPO for negativo
- Determinação do nível basal de calcitonina
Calcitonina (Ctn) é um marcador tumoral altamente específico para carcinoma medular de tireoide (MTC). As diretrizes alemãs recomendam uma determinação única antes de qualquer cirurgia tireoidiana para detectar alterações de células C em estágio inicial. O nível de calcitonina basal permite conclusões sobre o estágio da doença e ajuda a planejar a extensão da ressecção.
Um limiar de ≥ 30 pg/ml de Ctn para mulheres e ≥ 60 pg/ml para homens indica alta probabilidade de MTC, justificando etapas adicionais de tratamento.
Metástases linfonodais no compartimento linfonodal lateral aparecem apenas em nível de calcitonina acima de 85/100 pg/ml e evidência simultânea de desmoplasia. Caso contrário, a dissecção linfonodal lateral pode ser omitida. 25% dos tumores são familiares, por exemplo, tumor principal em MEN 2a. Portanto, esclarecimento genético molecular é sempre recomendado em suspeita de MTC.
Nota: O tabagismo, inibidores da bomba de prótons, insuficiência renal e consumo crônico de álcool podem levar a níveis de calcitonina ligeiramente a moderadamente elevados (controle sob abstinência, se necessário).
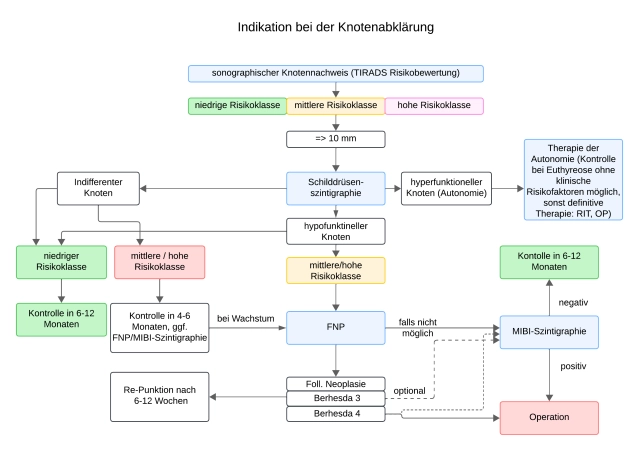
Ultrassonografia com Classificação TI-RADS (Sistema de Relato e Dados de Imagem da Tireoide)
A ultrassonografia cervical pré-operatória desempenha um papel significativo no planejamento cirúrgico. É o método de exame básico para avaliar a morfologia tireoidiana.
A padronização dos achados de nódulos tireoidianos permite a avaliação da dignidade ou estratificação de risco do nódulo, conforme exigido pelas diretrizes.
Achados nodulares da tireoide são descritos em detalhes com documentação dos seguintes critérios:
- tamanho (diâmetro em todos os 3 planos)
- ecogenicidade (hipoecoica, isoecoica, hiperecoica, anecoica e eco complexo)
- componentes císticos
- micro ou macrocalcificações
- presença de um halo hipoecoico (sinal de halo)
- definição de margens (nítidas versus borradas)
- configuração (assimétrica, "mais alta que larga")
- vascularização
Os seguintes critérios sonográficos estão associados a uma probabilidade significativamente aumentada de malignidade:
- hipoecogenicidade
- margens borradas
- forma não oval
- Forma "mais alta que larga": nódulo é mais pronunciado em profundidade do que em largura na seção axial.
- presença de microcalcificações
LINK TIRADS
Nota: A ultrassonografia também pode avaliar a relação com estruturas vizinhas, status linfonodal e possivelmente extensão retroesternal.
Cintilografia Tireoidiana
A cintilografia com o traçador pertecnetato de tecnécio-99m (Tc-99m) tem um limite de discriminação de cerca de 1 cm para lesões que armazenam mais, igualmente ou menos que o tecido circundante e, assim, descritas como cintilograficamente quentes/quentes (com supressão simultânea do tecido circundante), indiferentes ou frias.
Notas:
- A cintilografia, juntamente com a ultrassonografia, é o método de exame básico na avaliação de nódulos tireoidianos.
- Áreas autônomas que não estão mais sujeitas ao controle regulatório pelo TSH podem ser desmascaradas pela cintilografia de supressão (por tiroxina administrada oralmente).
- Mesmo com valor normal de TSH, nódulos funcionalmente autônomos podem estar presentes. Estes não devem ser biopsiados.
- Nódulos cintilograficamente frios que são sonograficamente anecoicos correspondem a cistos e são considerados benignos.
- Nódulos frios não anecoicos requerem esclarecimento.
Diagnósticos Pré-operatórios Opcionais
Ressonância Magnética/Tomografia Computadorizada Nativa
- Em bócio retroesternal, para avaliar a extensão da porção retroesternal, facilitando o planejamento pré-operatório de uma abordagem cirúrgica torácica possivelmente necessária (esternotomia).
- em casos de sintomas de compressão local pronunciados
- em casos de crescimento sobreposto a órgãos
Nota 1: Esses dois exames não têm papel na avaliação inicial de nódulos tireoidianos.
Nota 2: No carcinoma diferenciado de tireoide (DTC), a RM deve ser preferida para evitar exposição a meio de contraste.
A tomografia computadorizada tem a desvantagem de que o meio de contraste deve ser evitado, devido ao risco de hipertireoidismo induzido por iodo e para prevenir contaminação por iodo em relação à terapia com radioiodo. Após ingestão exógena de iodo, os receptores de iodo ficam bloqueados por um longo período, tornando a terapia com radioiodo e a cintilografia tireoidiana impossíveis.
PET-CT
- Imagem molecular de corpo inteiro em tumores avançados para diagnóstico de recorrência e metástases com traçadores funcionais como dopamina (18F-DOPA), análogos de somatostatina (68Ga-DOTATOC) em MTC e fluorodesoxiglicose (18F-FDG) em PDTC (Carcinoma de Tireoide Pouco Diferenciado), que frequentemente não armazena radioiodo.
Cintilografia com ⁹⁹ᵐTc-MIBI com Índice de Washout como Método Semi-Quantitativo
Para avaliar a dignidade de nódulos tireoidianos, a cintilografia com sestamibi é usada clinicamente off-label. O uso off-label deve ser divulgado. A cintilografia com MIBI deve ser usada apenas para nódulos hipofuncionais cintilograficamente ≥ 1 cm de tamanho e morfologia sonográfica suspeita (TIRADS 4 e 5) e evidência de neoplasia folicular (Bethesda 3/4).
A imagem com ⁹⁹ᵐTc-MIBI pode ser usada particularmente quando a aspiração por agulha fina é indicada, mas não possível ou não produziu resultados conclusivos.
O valor preditivo negativo com washout rápido é bom; controles de acompanhamento são necessários.
Citologia por Aspiração por Agulha Fina
Com base em critérios clínicos, sonográficos e cintilográficos, nódulos de risco são identificados, que são então esclarecidos por aspiração por agulha fina. Como alterações tireoidianas multinodulares são comuns na Alemanha, é aconselhável limitar a necessidade de aspiração a áreas nodulares não autônomas >1 cm – dependendo das características sonográficas.
A aspiração por agulha fina (FNA) de um nódulo tireoidiano suspeito serve para estimar o risco de malignidade. É particularmente indicada quando o tratamento não cirúrgico da lesão é considerado.
Nos seguintes cenários, pode surgir uma indicação para aspiração de nódulos tireoidianos:
- pacientes com sinais clínicos de carcinoma de tireoide, quando o diagnóstico citológico é importante para o planejamento cirúrgico.
- nódulos dependendo do tamanho da classificação EU-TIRADS classe 3: classe 3 (> 2 cm), classe 4 (> 1,5 cm), classe 5 (> 1 cm)
- nódulos de qualquer tamanho com crescimento extracapsular ou linfonodos cervicais indefinidos (aqui, o linfonodo também deve ser aspirado, se necessário)
- nódulos de qualquer tamanho em pacientes com histórico de radiação no pescoço sem evidência de autonomia
- parente de primeiro grau de um paciente com carcinoma papilar ou medular de tireoide ou neoplasia endócrina múltipla tipo 2
Nota: No MTC, a determinação de Ctn é superior à citologia. Devido à importância especial do rastreamento de calcitonina, a FNA geralmente não é necessária para o diagnóstico pré-operatório de MTC. A avaliação de uma reação estromal desmoplásica na histologia não é mais confiável após FNA, portanto a FNA não deve ser realizada se Ctn estiver elevado.
A aspiração deve ser explicitamente evitada em nódulos que correspondem a autonomias focais cintilográficas, bem como em nódulos que não exibem critérios sonográficos suspeitos de malignidade.
Citologicamente, muitas entidades tumorais podem ser diagnosticadas com alta precisão. A neoplasia folicular requer esclarecimento histológico.
A indicação para cirurgia baseia-se na citologia em casos de neoplasia folicular, detecção de mutações específicas ou outras indicações ou evidência de malignidade.
A detecção de achados benignos na FNA pode evitar cirurgias desnecessárias. A detecção de células malignas influencia significativamente a estratégia cirúrgica (hemitireoidectomia versus tireoidectomia, extensão da dissecção linfonodal).
Em tumores foliculares encapsulados, a diferenciação entre adenoma folicular e carcinoma não é possível com FNA. Da mesma forma, a FNA não pode distinguir entre uma variante folicular encapsulada não invasiva de um tumor papilar de tireoide (NIFTP) e um carcinoma papilar de tireoide. Investigações patológicas moleculares adicionais podem aumentar a sensibilidade e especificidade da FNA, mas ainda não são usadas rotineiramente.
O carcinoma papilar mais comum, responsável por mais de 80% de todos os carcinomas diferenciados de tireoide, pode ser diagnosticado com alta confiabilidade.
Avaliação Citopatológica da FNA
A classificação de Bethesda é um sistema de 6 graus projetado exclusivamente para aspiração tireoidiana e é amplamente baseado em evidências. A vantagem desse sistema reside na atribuição clara da probabilidade de malignidade nos grupos individuais. Além disso, essa classificação permite comparabilidade internacional devido ao seu uso internacional.
LINK Classificação de Bethesda
Em suspeita de infiltração transmural, adicionalmente panendoscopia, traqueoscopia e esofagoscopia