Perioperatives Management - Sleeve-Gastrektomie / Laparaskopischer Magenschlauch - Allgemein- und Viszeralchirurgie
Sie haben vollen Zugriff auf diesen Inhalt.
Indikationen
Chirurgische Maßnahmen sind wie alle anderen Therapieansätze zur Behandlung von Adipositas keine Ursachenbekämpfung, da die eigentliche Ursache der Adipositas komplex und noch weitgehend unbekannt ist. Die Indikation zum operativen Vorgehen ist nach Leitlinien in den entwickelten Ländern gegeben bei:
BMI ≥ 40 kg/m², konservative Behandlungsmaßnahmen (Ernährungs-, Bewegungs-, Verhaltens- und Pharmakotherapie allein oder in Kombination) waren nachweislich nicht erfolgreich.
BMI ≥ 35 kg/m² mit einer oder mehreren Adipositas-assoziierten Begleiterkrankungen wie Diabetes mellitus Typ 2, koronare Herzerkrankung, Herzinsuffizienz, Hyperlipidämie, arterieller Hypertonus, Nephropathie, obstruktives Schlafapnoe-Syndrom, Adipositas-Hypoventilationssyndrom, Pickwick Syndrom, nicht alkoholische Fettleber oder nicht alkoholische Fettleberhepatitis, gastroösophageale Refluxerkrankung, Asthma, chronisch venöse Insuffizienz, Harninkontinenz, immobilisierende Gelenkerkrankung, Einschränkungen der Fertilität oder polyzystisches Ovarialsyndrom.
Primärindikation ohne vorangegangenen konservativen Therapieversuch:
- BMI ≥ 50 kg/m²
- Konservativer Therapieversuch wird durch das multidisziplinäre Team als nicht erfolgsversprechend bzw. aussichtslos eingestuft.
- Bei Patienten mit besonderer Schwere von Begleit- und Folgeerkrankungen, die keinen Aufschub eines operativen Eingriffs erlauben.
Eine Primärindikation im Sinne der metabolischen Chirurgie kann gestellt werden bei BMI ≥ 40 kg/m² und koexistierendem Diabetes mellitus Typ 2, wenn als Behandlungsziel die Besserung der glykämischen Stoffwechsellage mehr im Vordergrund steht als die Gewichtsreduktion. Zur Stellung der Operationsindikation ist bei diesen Patienten der Nachweis einer ausgeschöpften konservativen Therapie im Sinne der Adipositaschirurgie nicht erforderlich [American Diabetes Association 2017].
Bei der Verfahrenswahl sind folgende Parameter zu berücksichtigen:
- das Ausgangsgewicht des Patienten (BMI)
- der erwartete Gewichtsverlust (EWL)
- die Compliance
- das Alter
- ein möglicher Kinderwunsch bei Frauen
- Begleiterkrankungen (insbesondere Diabetes mellitus)
- das Operationsrisiko
Weitere zu berücksichtigende Faktoren sind:
- Geschlecht
- Beruf
- Ernährungsgewohnheiten
Ein für alle Patienten pauschal zu empfehlendes Operationsverfahren existiert nicht, vielmehr sollte sich die Verfahrenswahl individuell an den medizinischen, psychosozialen und allgemeinen Lebensumständen des Patienten orientieren.
Bei Patienten mit Extremformen der Adipositas (BMI > 50 kg/m²) und/oder erheblicher Komorbidität können Stufenkonzepte erwogen werden, z. B. zunächst Sleeve-Gastrektomie, dann Magenbypass, um das perioperative Risiko zu senken. Alle Eingriffe sollten idealerweise laparoskopisch durchgeführt werden.
Schlauchmagenbildung („Sleeve-Gastrektomie“, SG):
Die SG wurde initial bei der biliopankreatischen Diversion mit Duodenal Switch (BPD-DS) zur zusätzlichen Nahrungsrestriktion und zur Ulkusprophylaxe etabliert. Mittlerweile hat sie sich als eigenständiges OP-Verfahren durchgesetzt. Der Schlauchmagen kann bei Bedarf problemlos in einen Magenbypass umgewandelt werden.
Der Übergewichtsverlust 2 Jahre nach SG unterscheidet sich nicht signifikant vom Gewichtsverlust nach pRYGB (proximaler Magenbypass). Allerdings ist er im Langzeitvergleich dem RYGB hinsichtlich Gewichtskontrolle, Refluxkontrolle und Diabetesremission unterlegen. Perioperative Komplikationen treten hingegen beim SG signifikant weniger auf.
Wegen der geringen Morbidität im Vergleich zu den anderen Methoden empfiehlt sich die SG
- Hohes Alter
- Sehr junges Alter wegen des geringeren Risikos der Malabsorption
- Sehr hoher BMI-Bereich wegen der vielfältigen Möglichkeiten bei der Notwendigkeit einer Umwandlunsoperation
- Verfahren der Wahl bei Erkrankungen, die eine endoskopische Zugänglichkeit notwendig machen: A-Gastritis, Zugang zur Papille bei z.B. Gallengangsstenosen.
- M. Crohn
- Notwendigkeit der Einnahme von Medikamenten mit Spiegelbestimmung
Kontraindikationen
- Bei Typ-2-Diabetes sollte eher ein Bypass erwogen werden, da bessere Ergebnisse zu erwarten sind.
- Eine Sleeve-Gastrektomie ist für Übergewichtige mit starkem Sodbrennen/Reflux nicht geeignet.
- Konsumierende Erkrankungen wie maligne Neoplasien, unbehandelte endokrine Ursachen, chronische Erkrankungen, die sich durch einen postoperativen katabolen Stoffwechsel verschlechtern.
- Schwangerschaft
- Fehlende Compliance
- Instabile psychopathologische Zustände, unbehandelte Bulimia nervosa, aktive Substanzabhängigkeit
- Erkrankungen des Magens und des Duodenums
- Da Blutungen im Restmagen nicht endoskopisch behandelt werden können, besteht eine Kontraindikation für Patienten
- mit einer lebenslangen Medikation zur Blutverdünnung (Marcumar oder ASS)
- mit chronischem Schmerzmittelbedarf (ulzerogen)
Keine Kontraindikationen stellen dar:
- Höheres Lebensalter (≥ 65 Jahre) [18]
- Chronisch entzündliche Darmerkrankungen wie Morbus Crohn und Colitis ulcerosa [19]
- Bestehender Kinderwunsch
- Typ 1 Diabetes
Präoperative Diagnostik
Eine präoperative Gastroskopie sollte vor allen bariatrischen Eingriffe erfolgen, um relevante Erkrankungen der Speiseröhre oder des Magens, deren Inzidenz bei Adipositas erhöht sind, auszuschließen.
Folgende Erkrankungen sollten beachtet und vor der Operation abgeklärt und behandelt werden:
- Reflux
- erosive Gastritis
- Helicobacter-pylori-Infektionen
- Barret-Ösophagus
- Ösophaguskarzinom
- Magentumoren
- Ulzera ventricui et duodeni.
Die Risikoevaluierung hat in der Chirurgie bei Adipositas einen hohen Stellenwert. Sie umfasst neben der Standarddiagnostik (EKG, Röntgen-Thorax, Labor) immer eine Lungenfunktionsprüfung und eine Erhebung des Ernährungsstatus.
Die Routinepolysomnografie gehört in US-Kliniken zum Standard, da dort zwischen 77 und 88 % der Patienten eine Schlafapnoe aufweisen.
Spezielle Vorbereitung
Die Vorbereitung des Patienten beginnt bereits vor stationärer Aufnahme mit physischer Konditionierung: Rauchverbot, flüssige Diät mindestens 2 Tage vor Aufnahme (ideal 2 Wochen) und Einstellung von Medikationen, die das Risiko erhöhen können (Metformin, orale Antikoagulantien etc.).
Allgemeine hygienische Anforderungen in der Vorbereitung unterscheiden sich nicht wesentlich von anderen Eingriffen. Intertriginöse Hautfaltenaffektionen und akut-entzündliche Ulcera cruris oder diabetisch bedingte Veränderungen der unteren Extremität sind besonders zu beachten. Die medikamentöse Thromboseprophylaxe setzt am Operationstag ein und wird nach Körpergewicht dosiert.Aufklärung
Die Aufklärung muss besonders umfassend erfolgen, da es sich um einen elektiven Eingriff handelt. Hierzu gehören neben der Erfassung der allgemeinen Operationsrisiken bei Laparoskopie und der Konversion zur Laparotomie das Aufzeigen der speziellen Risiken. Dargelegt werden sollten die intraoperativen Risiken, die Kurz- und Langzeitfolgen, bis hin zur Transfusion und das Mortalitätsrisiko.
Generell handelt es sich um einen großen Eingriff mit vielen Komplikationsmöglichkeiten, auch wenn der Zugang nur minimal-invasiv (Bauchspiegelung) ist.
Allgemeine Komplikationen:
- Infektion (einschließlich Hepatitis), insbesondere Bluttransfusionen und Transfusionen von Blutbestandteilen
- Thrombosen und Embolien
- Blutungen mit Notwendigkeit von Bluttransfusionen
- Wundheilungsstörungen
- Nervenverletzungen
- Haut- und Gewebsschädigungen durch elektrischen Strom, Hitze und/oder Desinfektionsmittel. Diese Schäden sind selten und bilden sich meist von selbst zurück.
- Allergien und Überempfindlichkeiten (z. B. auf Medikamente, Desinfektionsmittel, Latex)
- Verletzungen des Rachens und der Speiseröhre beim Einführen der Magensonde
- Verletzungen von Harnröhre und Blase durch Einlegen eines Harnblasenkatheters
- Lagerungsschäden an Nerven oder Weichteilen mit Empfindlichkeitsstörungen und sehr selten Lähmungen der Arme und Beine. Das Risiko ist bei extremem Übergewicht erheblich höher als bei Normalgewichtigen.
- Durch die Insufflation von Gas bei laparoskopischen Operationen kann es zu einem Druckgefühl und Schulterschmerzen kommen. Diese klingen ebenso wie ein Knistern der Haut rasch ab. Dringt das Gas in den Rippenfellraum ein (Pneumothorax), kann es erforderlich werden, eine Drainage in die Brusthöhle einzulegen.
- Ein Taubheitsgefühl der Haut im Bereich der Operationsnarben kann zurückbleiben.
- Bei manchen Patienten reagiert die Haut aufgrund von Wundheilungsstörungen oder entsprechender Veranlagung mit überschießender Narbenbildung (Keloid), solche Narben können schmerzhaft sein und ästhetisch stören.
Spezielle Komplikationen:
- Die Methode des Schlauchmagens ist eine nicht umkehrbare Operation, bei der der Großteil des Magens endgültig entfernt wird. Durch die Naht am Schlauchmagen sind Komplikationen wie Undichtigkeit oder Fistelbildung möglich.
- In einem noch nicht abschätzbaren Prozentsatz wird eine Umwandlungs- oder ReDo-Operation erforderlich (Therapieversagen, therapieresistenter Reflux).
- Bei Undichtigkeiten (Leckagen) der Klammernähte kann es zu Bauchfellentzündung mit der Notwendigkeit der erneuten Operation kommen.
- Verletzung des Magens, der Speiseröhre und anderer Organe wie Milz und Pankreas sind möglich.
- Bei einer Milzverletzung muss das Organ möglicherweise auch entfernt werden, wodurch später eine Infektanfälligkeit resultieren kann.
- Ein Verfahrenswechsel (von laparoskopischer Operation auf offene Operation) ist möglich, wenn Komplikationen auftreten oder eine Fortführung der videoendoskopischen Operation mit einem zu hohen Risiko verbunden ist, die Entscheidung obliegt dem Operateur.
- Vor-Operationen im Bauchraum erhöhen das operative Risiko und erhöhen den Schwierigkeitsgrad. Insbesondere Voroperationen im linken Oberbauch (Magen, Zwerchfellbruch, ...) erschweren den Eingriff.
- Manchmal kommt es nach einer Operation mittels Bauchschnitt zu einem Narbenbruch (Hernie), der meist operativ verschlossen werden muss. Dies kann bei laparoskopischen Operationen auch im Bereich eines Trokars auftreten.
- Bricht nach einer offenen Operation die Bauchnaht in ihrer ganzen Länge auf (Platzbauch), ist eine erneute Operation unumgänglich.
- Der Erfolg der Behandlung und die Vermeidung von Komplikationen hängen von der Mitarbeit des Patienten ab. Es besteht die Notwendigkeit der Einhaltung von vorgegebenen Essgewohnheiten und Nachuntersuchungen. Bei Nichteinhaltung der vorgegebenen Regeln kann es zu Problemen kommen und der Gewichtsverlust geringer ausfallen.
Anästhesie
Da es sich beim Schlauchmagen um ein Verfahren handelt, dass ausschließlich mittels einer Laparoskopie oder Laparotomie durchgeführt werden kann, muss für die Operation eine Intubationsnarkose oder eine Intubationsnarkose bei Kapnoperitoneum gewählt werden.
Prinzipiell muss eine endoskopisch assistierte Intubation bei Adipositaspatienten möglich sein. Videolaryngoskopie erleichtert die Intubation wesentlich.Ileuslagerung:
Während der gesamten Operationszeit ist eine maximale Relaxation erforderlich, um in dem ohnehin durch abdominales und viszerales Fett eingeengten Operationsgebiet einen maximalen Aktionsradius zu schaffen. Darüber hinaus ist für den Anästhesisten zu beachten, dass es in Anti-Trendelenburg-Lagerung eventuell zu erhöhten Beatmungsdrücken kommen kann die ggfs. eine PEEP-Beatmung notwendig machen.Zentral-venöser Katheter:
Individuell, in High-Volume-Centern kann in der Regel auf die Anlage eines ZVK verzichtet werden, da die Anlage eines ZVK bei extremer Adipositas eine eigene Morbidität aufweist. In Zentren mit geringer OP-Frequenz und längeren Operationszeiten ist ein ZVK hingegen empfehlenswert. Des Weiteren stellt ein zentraler Venenkatheter postoperativ einen sicheren Zugang bei der meist schlechten peripheren venösen Situation der Patienten für die kritischen ersten 24-48 Stunden dar.
Dieser ZVK kann auch „peripher“ in den Vv. brachialis oder radialis platziert werden, um das Pneumothorax-Risiko zu vermeiden.Magensonde:
Eine Magensonde (Kalibrierungssonde) muss während des Eingriffs gelegt werden und nach Anweisung des Chirurgen bei der Anlage des Schlauchmagens bewegt werden. Nach Resektion des Magens ist eine Dichtigkeitsprüfung mit Methylenblau vorzunehmen. Auch hier ist die enge Koordination mit dem Operateur von Nöten. In der Regel kann die Magensonde nach der Dichtigkeitsprüfung vorsichtig entfernt werden.Lagerung
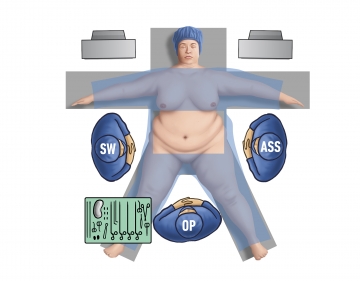
Der Patient wird in Anti-Trendelenburg-Position auf dem für das Gewicht des Patienten zugelassenen Operationstisch gelagert. Diese Tische sollten auch Seitenerweiterungen für sehr breite Patienten aufweisen. Die Videomonitore werden über den Schultern des Patienten links und rechts aufgestellt. Beide Arme werden ausgelagert. Die Beine sind gespreizt.
OP-Setup
Die Position des Operateurs ist zwischen den abgespreizten Beinen des Patienten. Es wird ein Kamerassistent benötigt, der auf der linken Seite des Patienten steht. Ein pneumatischer Leberretraktor an der rechten Seite des Patienten hält den linken Leberlappen konstant nach oben. Die instrumentierende Schwester steht an der linken Seite des Operateurs.
Spezielle Instrumentarien und Haltesysteme
- ein laparoskopisches Grundsieb
- Optiktrokar (im Beispiel Xcel-Trokar)
- ein 5 mm Trokar
- drei 12 mm Trokare
- Versiegelnde blutstillende Systeme zur Präparation und Gewebedurchtrennung auf Ultraschall- oder elektrothermal-bipolarer Basis
- ein HF-Gerät
- laparoskopische Klammernahtgeräte/ Echelon 60 mm (Magazine grün bis blau)
- atraumatische Darm-Fasszangen
- laparoskopischer Nadelhalter
- Kalibirierungssonde 32 French
- die Verwendung einer 30° Optik ist zu empfehlen
- Hoch-Volumen-Insufflatoren
- Haltearm für Leberretraktor
Postoperative Behandlung
Postoperative Analgesie:
Intravenös applizierte Standardmedikamente, die kein ulzerogenes Potential in sich tragen, sind in der Regel ausreichend.
Folgen Sie hier dem Link zu PROSPECT (Procedures Specific Postoperative Pain Management).
Folgen Sie hier dem Link zur aktuellen Leitlinie Behandlung akuter perioperativer und posttraumatischer Schmerzen.Medizinische Nachbehandlung:
- Die nasogastrale Sonde wird intraoperativ entfernt. Es erfolgt keine routinemäßige Röntgenuntersuchung.
- Vitamin-Supplementation: Der normale Verdauungsweg bleibt bei diesem Eingriff erhalten, weshalb eine Mangelversorgung an Vitaminen und Mineralien sehr selten ist. Da es durch den Schlauchmagen jedoch meist zu massivem Gewichtsverlust in sehr kurzer Zeit kommt, ist eine Einnahme von Vitaminen und Mineralien in Absprache mit einem Arzt dennoch empfohlen. Evtl. muss Vitamin B12 über Injektionen (intramuskulär oder als Kurzinfusion) zugeführt werden, wenn nicht mehr genügend „intrinsic factor“ gebildet wird .
- Bei der Ernährung mit hochkalorischen Nahrungsmitteln oder Flüssigkeiten ist keine Gewichtsreduktion möglich. Daher ist eine strenge Einhaltung der empfohlenen Ernährung für einen angemessenen Gewichtsverlust essentiell. Eine gute Ernährungsberatung, auch begleitend nach dem Eingriff, ist den Patienten dringend anzuraten.
- PPI für 2 Wochen; in der Nachsorge des SG sollte ein besonderes Augenmerk auf eine Refluxerkrankung gelegt werden, da potenziell mit der Ausbildung einer Barrett-Mukosa zu rechnen ist.
- Sport: Motivation zu anhaltender Bewegung optimiert den Gewichtsverlust und stabilisiert ihn langfristig. Laufen, Fahrradfahren oder Aerobic sollte für mindestens 30 Minuten 5mal in der Woche erfolgen. Wenn keine Wundheilungsstörungen bestehen, kann auch ein muskelaufbauendes Gewichtstraining für den Oberkörper nach der 6. postoperativen Woche empfohlen werden.
- Kontrolluntersuchungen: Alle Patienten werden während des ersten Jahres in 3monatlichen Abständen einer Kontrolluntersuchung unterzogen, damit ein angemessenes diätetisches und sportliches Verhalten überprüft werden kann. Danach mindestens einmal jährlich auf unbestimmte Zeit, um Fehl- und Mangelernährung frühzeitig zu erkennen und dieser entgegenwirken zu können. Eine kontinuierliche Begleitung durch einen Ernährungsspezialisten zur Vermeidung eines Vitamin-, Mineralstoff- und Proteinmangels oder auch Flüssigkeitsdefizits ist sinnvoll.
- Plastisch-ästhetische Korrektureingriffe
Thromboseprophylaxe:
Venöse Thromboembolien mit konsekutiven Lungenembolien stellen ein hohes perioperatives Risiko dar, insbesondere für die Kombination von Adipositas mit einem größeren bauchchirurgischen Eingriff.
Trotz Einstufung in ein mittleres Thromboserisiko in den aktuellen Leitlinien, gehen die meisten Zentren hier von einem hohen Risiko aus.
Die NICE Guidelines von 2010 sprechen folgende Empfehlungen aus:
- Jeder bariatrische Patient ohne erhöhtes Blutungsrisisko sollte eine medikamentöse Thromboseprophylaxe mit niedermolekularem Heparin in gewichtsadaptierter Dosierung erhalten. Dabei wird ein 1,8% höheres Blutungsrisiko unter Thromboseprophylaxe angegeben.
- Eine mechanische Thromboseprophylaxe mittels Antithrombosestrümpfen sollte ab Aufnahme begonnen werden. Eine pneumatische Kompression intraoperativ wird empfohlen.
- Die Thromboseprophylaxe sollte fortgeführt werden, bis keine relevante Immobilität mehr besteht, in der Regel bis zum 5. bis 7. postop. Tag.
Zu beachten: Nierenfunktion, HIT II (Anamnese, Thrombozytenkontrolle)
Folgen Sie hier dem Link zur aktuellen Leitlinie Prophylaxe der venösen Thromboembolie (VTE).Mobilisation:
Beginn noch am Abend der OP; zunehmende Mobilisierung ist erwünscht, jedoch sollte das Heben von Gegenständen über ca. 3 kg bis 6 Wochen postoperativ vermieden werden.
Krankengymnastik:
Ggf. Atemgymnastik zur Pneumonieprophylaxe
Kostaufbau:
In den ersten beiden Wochen nach der Operation darf der Patient nur flüssige Nahrung zu sich nehmen. Anschließend erfolgt der langsame Umstieg auf zunächst breiige und dann leichte Kost idealerweise unter Aufsicht einer Ernährungsberatung. Langfristig wird die tägliche Nahrungszufuhr auf etwa fünf bis sieben kleinere Mahlzeiten pro Tag verteilt.
Stuhlregulierung:
Da der normale Verdauungstrakt erhalten bleibt, sind bis auf ein leichtes Abführmittel ab dem 3. postoperativen Tag keine weiteren Maßnahmen erforderlich.
Arbeitsunfähigkeit:
Entlassung am 2. postoperativen Tag möglich, sofern die Trinkmenge ausreicht.