Die Appendektomie ist die häufigste abdominale OP weltweit. Das lebenslange Appendektomierisiko beträgt 7- 8%.
Die Appendektomie ist in allen Altersgruppen die Therapie der Wahl zur Behandlung der akuten Appendicitis.
Dieses Paradigma im Behandlungskonzept der akuten Appendicitis sorgt aktuell für intensive Diskussionen und wird in Frage gestellt, seitdem konservative Therapiemodelle publiziert wurden und Zugang in die öffentliche Meinungsbildung gefunden haben.
Momentan reicht die Datenlage nicht aus, einen Vorteil der konservativen Therapie insbesondere bei der unkomplizierten Form zu erkennen und es kann deshalb keine Empfehlung für die konservative Therapie der Appendizitis ausgesprochen werden. Empfehlungen zur Therapie der akuten Appendicitis wurden sowohl im „Chirurg” ( Empfehlungen einer Expertengruppe vor dem Hintergrund der aktuellen Literatur: Andric et al. Chirurg 2020; 91:700-711) als auch im Deutschen Ärzteblatt (Téoule et al. Dtsch Arztebl Int 2020; 117: 764-74) evidenzbasiert herausgearbeitet.
Eine akute Appendizitis kann je nach Ausprägungsgrad in eine unkomplizierte und eine komplizierte Appendizitis eingeteilt werden. Nach der EAES (European Association of Endoskopic Surgery) ist eine unkomplizierte Appendizitis eine Entzündung der Appendix ohne Hinweis auf Gangrän, Umgebungsphlegmone, freier purulenter Flüssigkeit oder Abszess.
Die Einteilung einer akuten Appendizitis in die unkomplizierte oder komplizierte Form soll prätherapeutisch vorgenommen werden, um eine adäquate Therapie auszuwählen.
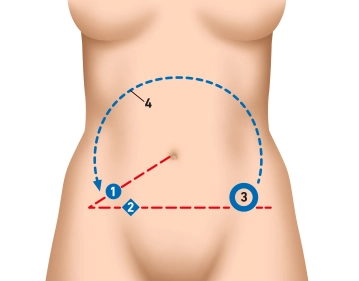
Über viele Jahre galt der offene Zugangsweg über den Wechselschnitt im rechten Unterbauch als Standardverfahren.
Heute wird in Deutschland standardmäßig eine laparoskopische Appendektomie durchgeführt. Die Vorteile der Laparoskopie liegen auf der Hand und haben sich gegenüber dem offenen Zugang durchgesetzt. Im Vergleich zur offenen OP zeigt sich eine kürzere Krankenhausverweildauer und Dauer bis zur Rückkehr in den Arbeitsprozess, geringere Wundinfektionsrate und insgesamt niedrigere Morbidität und Mortalität. Dagegen steht eine längere Operationsdauer und höhere Kosten.
Auch der offene Zugangsweg hat weiterhin seine Berechtigung. Beide chirurgischen Zugänge sind weltweit legitim.
Weiterer Vorteil der Laparoskopie ist die Möglichkeit einer Exploration der Bauchhöhle, um Differentialdiagnosen wie z.B. Adnexitis/Meckelsche Divertikulitis auszuschließen. Eine Gelegenheitsappendektomie bei fehlender Kontraindikation ist möglich, da trotz makroskopisch unauffälliger Appendix histologisch eine Appendizitis oder andere Pathologien wie Endometriose, Neoplasie, Obstruktion durch Appendikolithen oder Parasiten vorliegen.
Die unkomplizierte Appendizitis kann unter entsprechenden Voraussetzungen konservativ behandelt werden. Allerdings zeigt eine im Jahr 2019 publizierte Metaanalyse (Prechal et al.: Antibiotic therapy for acute uncomplicated appendicitis: a systematic review and meta-analysis. Int J Colorectal Dis 2019), dass bis zu 37% der ursprünglich konservativ behandelten erwachsenen Patienten innerhalb eines Jahres dann doch appendektomiert werden.
Risikofaktoren für ein konservatives Therapieversagen und erhöhte Morbidität sind Nachweis eines Appendikolithen, Adipositas, Alter > 65 Jahre, Immunsupression, erworbene Immundefizite, Schwangere.
Bei Versagen der nichtoperativen Therapie (Beschwerdepersistenz oder –progression; ca.14%) muss dringlich operiert werden. Hier findet sich dann meistens eine komplizierte technisch anspruchsvolle OP-Situation.
Die komplizierte Appendizitis ist ein schwerwiegendes Krankheitsbild. Im Fall einer freien Perforation muss unverzüglich operiert werden.
Bei periappendikulärer Phlegmone oder perityphlitischem Abszess kann die aktuelle Datenlage keine sichere Empfehlung zum Operationszeitpunkt aussprechen. Tendenziell empfiehlt sich eine zügige Appendektomie, insbesondere bei Patienten mit Risikofaktoren, wobei der Makroabszess und ein entzündlicher Konglomerattumor eher interventionell und/oder antibiotisch behandelt werden.
Bei sonographischem Nachweis einer Appendix/Restappendix nach 6-8 Wochen sollte eine Intervallappendektomie erfolgen. Der aktuellen Literatur (Li et al.: Effect of delay to operation on outcomes in patients with acute appendicitis: a systematic review and meta-analysis. J Gastrointest Surg 2019; van Dijk et al.: Meta-analysis of in-hospital delay before surgery as a risk factor for complications in patients with acute appendicitis. Br J Surg 2018; Cameron et al.: Time to appendectomy for acute appendicitis: A systematic review. J Pediatr Surg 2018; 53: 396–405) zufolge kann eine Appendektomie unter antibiotischer Therapie bei bildgebend vermuteter unkomplizierter Verlaufsform 12-24 Stunden ab Diagnosestellung verzögert werden, ohne dass es zu einer Steigerung der Perforationsrate kommt. Ausnahmen bestehen für Patienten über 65 Jahre oder bei relevanten Komorbiditäten, insbesondere Immunsuppression und Immundefizienz, hier sollte frühzeitig operiert werden und ein Zeitintervall von 12 Stunden nicht überschritten werden. Das gleiche gilt für Kinder und Jugendliche.
Bei Schwangeren sollte wegen der Abortgefahr eine dringliche Appendektomie durchgeführt werden. Eine Appendektomie kann in jedem Trimenon sowohl offen als auch laparoskopisch problemlos durchgeführt werden. Fehlgeburten kann durch kurze Operationszeiten und Einhaltung eines Kapnoperitoneums im Bereich von 10-12 mmHg vorgebeugt werden.
In begründeten Fällen (z.B. gynäkologische Differentialdiagnosen, V.a. Sigmadivertikultis) kann bei V.a. eine Appendizitis die Indikation zur explorativen Laparoskopie ausgesprochen werden.
Bei makroskopisch unauffälliger Appendix intraoperativ und fehlender Differentialdiagnose sollte eine Appendektomie durchgeführt werden, da in 29 % dieser Fälle histologisch doch eine Appendizitis diagnostiziert wird. Sollte eine andere Diagnose intraoperativ gestellt werden, kann auf eine Entfernung der Appendix verzichtet werden.
Tumoren der Appendix als histopathologischer Zufallsbefund:
In den vom Pathologen untersuchten Appendektomiepäparaten finden sich bei bis zu 2 % der Präparate in der histopathologischen Aufarbeitungen als Zufallsbefund Tumoren. Diese Tumoren der Appendix lassen sich nach der WHO Klassifikation in die zwei Hauptgruppen der neuroendokrinen Tumoren (NET) und der muzinösen Neoplasien unterteilen.
Die neuroendokrinen Tumoren der Appendix, die sogenannten Appendixkarzinoide sind seltene fast ausnahmslos postoperativ beobachtete histologische Zufallsbefunde nach Appendektomie. Die meisten liegen in der Appendixspitze, sind kleiner als 2 cm und metastasieren nicht. Deshalb ist eine Nachresektion selten erforderlich. Folgende Bedingungen machen eine sekundäre Rechtshemikolektomie mit mesenterialer Lymphadenektomie erforderlich: Primärtumor> 2 cm, Mesoappendixinfiltration, Globlet Cell Carcinoid (Becherzellkarzinoid), intermediate oder highgrade Differenzierung, R1-Appendektomie.
Die muzinösen Neoplasien lassen sich in das invasive muzinöse Adenokarzinom und die verdrängend wachsenden LAMN (low-grade muzinöse Neoplasien), die als Vorstufen des PMP (Pseudomyxoma peritonei) angesehen werden, unterklassifizieren.
Diese schleimbildenden Tumoren des Appendixlumen können im Verlauf rupturieren und zu einer Aussaat in die Bauchhöhle führen können.
In der Literatur gibt es keine eindeutigen Therapieregimes für den Zufallsbefund einer LAMN. Eine Therapie muss das Risiko der potentiellen Entwicklung eines PMP im Auge haben und gegen Morbidität und Letalität der Therapie abwägen.
Mc Donald et al. teilen die LAMN in 2 Typen ein, wobei Muzinnachweis oder Herniation des Muzins in der/die Appendixwand, Perforation der Appendixwand oder Nachweis von Muzin außerhalb der Appendix ohne Nachweis einer Perforation die diskriminierenden Kriterien sind.
Diese Einteilung ist die Grundlage des Therapieentscheids in den meisten HIPEC-Zentren.
Nur LAMN Typ 1 scheint mit einer R0-Appendektomie ausreichend therapiert. Bei LAMN Typ 1 mit R1-Resektion sowie allen LAMN Typ 2 Tumoren wird eine prophylaktische HIPEC (Hypertherme IntraPEritoneale Chemotherapie) mit lokaler Peritonektomie empfohlen, bei R1-Situation zusätzlich mit Nachresektion der Absetzungsränder. Die lokale Peritonektomie im Unterbauch und HIPEC können laparoskopisch durchgeführt werden.
Das invasive muzinöse Appendixkarzinom erfordert eine onkologische Hemikolektomie, eine therapeutische(+ Cytoreductive Surgery(CRS)) oder prophylaktische HIPEC werden empfohlen.