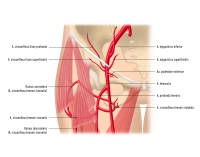
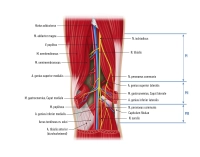
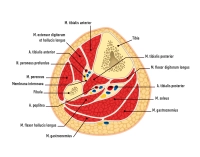
1. A. femoralis
1.1. Übersicht
Ursprung |
|
|---|---|
Verlauf |
|
Äste |
|
Versorgungsgebiet |
|
1.2. Wichtige Abgänge der A. femoralis
Äste | Versorgungsgebiet | |
|---|---|---|
A. epigastrica superficialis |
|
|
A. circumflexa ilium superficialis |
|
|
A. profunda femoris |
|
|
Aa. pudendae externae |
|
|
A. descendens genus |
|
|
2. A. poplitea
2.1. Übersicht
Ursprung |
|
|---|---|
Verlauf |
|
Äste |
|
Versorgungsgebiet |
|
2.2. Wichtige Abgänge der A. poplitea
Verlauf | Äste | Versorgungsgebiet | |
|---|---|---|---|
A. tibialis anterior |
|
|
|
Aus chirurgisch-technischem Gesichtspunkt ist die Einteilung der A. poplitea in drei Segmente üblich (PI – PIII), an denen sich die operativen Zugangswege orientieren:
Segment | Merkmal | Zugang |
|---|---|---|
PI | Ausgang Adduktorenkanal bis Gastrocnemiustunnel proximal des Kniegelenks | distaler medialer Oberschenkel |
PII | Kniegelenk | posterior (Kniekehle) |
PIII | Ausgang Gastrocnemiustunnel unterhalb des Kniegelenks bis Abgang der A. tibialis anterior/Soleusbogen | proximaler medialer Unterschenkel |
Die A. poplitea verläuft in einem Gefäß-Nerven-Bündel, das von fettreichem Bindegewebe umgeben ist (Corpus adiposum popliteum). Im PI- und PII-Segment liegt die Arterie ventromedial der V. poplitea, im PIII-Segment wird sie von den Vv. comitantes umgeben. Dorsolateral der A. und V. poplitea liegen der N. tibialis und N. peroneus communis. Die Nerven weisen in der Kniekehle eine relativ oberflächliche Lage auf, was bei der Präparation der A. poplitea von dorsal berücksichtigt werden muss.
Der oberflächliche und tiefe Lymphabfluss erfolgt in der Fossa poplitea gebündelt und wird über drei bis fünf perivenös lokalisierte Lymphknoten drainiert.
Die A. poplitea ist aufgrund ihrer Lokalisation erheblichen mechanischen Belastungen ausgesetzt, weshalb sie als Arterie vom muskulären Typ kräftige Muskel- und Faserschichten besitzt (Tunica media, Tunica elastica interna). Ihre Wandeigenschaften sind daher denen zentraler elastischer Arterien ähnlich.
3. A. tibialis posterior
3.1. Übersicht
Ursprung |
|
|---|---|
Verlauf |
|
Äste |
|
Versorgungsgebiet |
|
3.2. Wichtige Abgänge der A. tibialis posterior
Verlauf | Äste | Versorgungsgebiet | |
|---|---|---|---|
A. fibularis |
|
|
|
A. plantaris medialis |
|
|
|
A. plantaris lateralis |
|
|
|