De acordo com as diretrizes da EHS e AHS, a técnica laparoscópica IPOM é recomendada para hérnias maiores da parede abdominal primárias e secundárias e em pacientes com risco aumentado de complicações de feridas. Isso se aplica particularmente a pacientes com obesidade (IMC >_ 30) e pacientes com tamanho de defeito maior que 4 cm. No entanto, o defeito não deve exceder um tamanho de 8 - 10 cm.
A implantação laparoscópica intraperitoneal de malha atualmente representa a técnica endoscópica minimamente invasiva mais comum para o tratamento de hérnias abdominais em todo o mundo. Na Alemanha, no entanto, há um declínio nesse método devido ao medo de adesividade com a formação de fístulas prótese-intestinais apesar de malhas aprimoradas em relação ao seu revestimento. Outras razões incluem uma taxa aumentada de dor pós-operatória aguda e crônica, presumivelmente devido à fixação da malha na parede abdominal interna. Além disso, o método é caro devido a custos significativos de material. No entanto, é uma técnica alternativa importante.
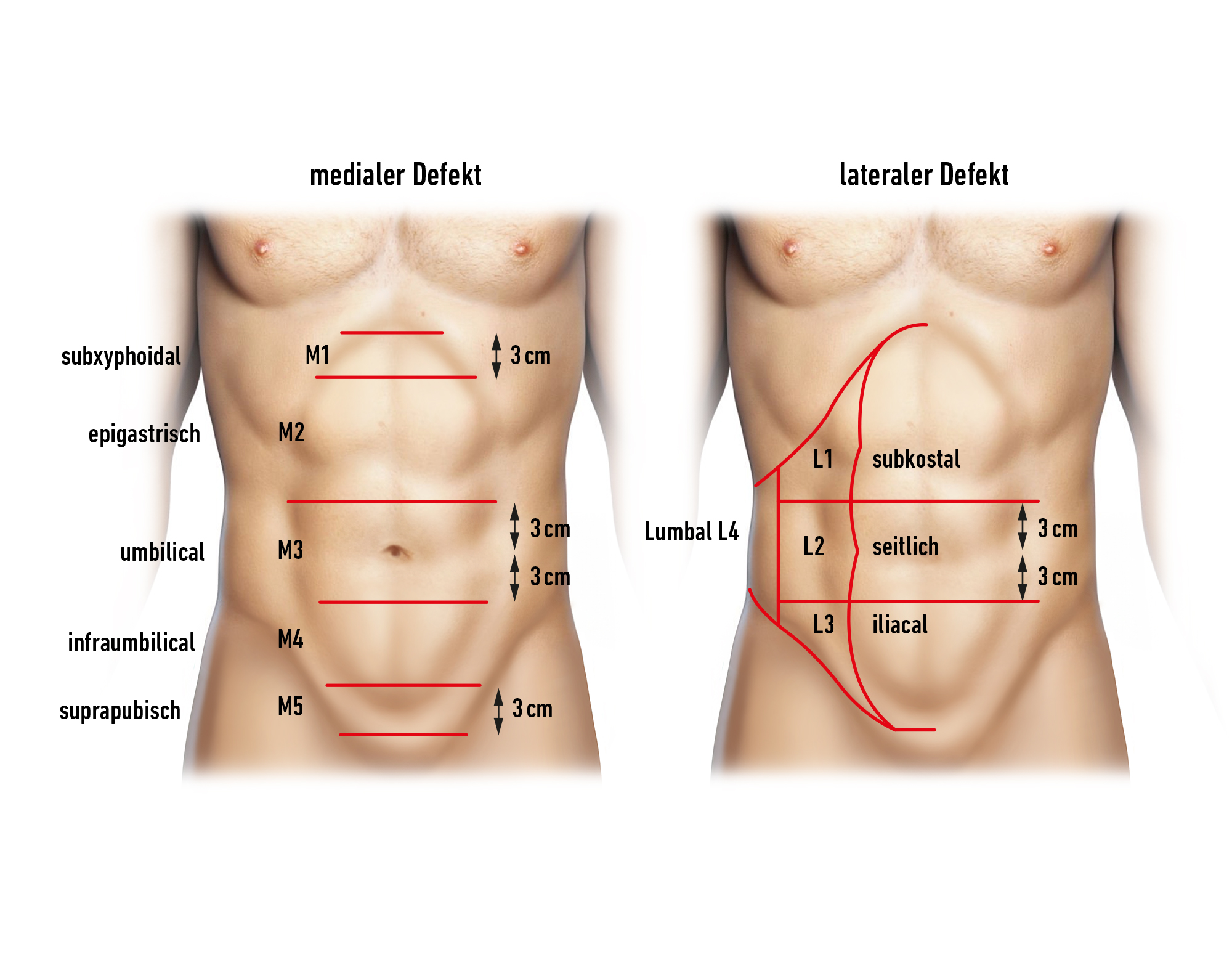
Hérnias Secundárias da Parede Abdominal
A hérnia incisional é a complicação mais comum após laparotomia com uma prevalência entre 3 e 40%, independentemente do fechamento da parede abdominal escolhido.
Fatores de risco para o desenvolvimento de hérnias incisionais:
IMC >_ 25, sexo masculino, incisão recorrente, doença maligna, contaminação de ferida, cirurgia aberta, DPOC, histórico familiar positivo.
Ao determinar a indicação, a cirurgia anterior deve ter sido pelo menos 6 meses antes.
Fechamento do Orifício Herniário:
Há estudos recomendando um fechamento adicional do orifício herniário no IPOM para reduzir a taxa de recidivas, formação de seroma e pseudo-recidivas. Para um defeito pequeno (< 3 cm), é realizado um fechamento direto do defeito, e para defeitos maiores, é usada a chamada LIRA (aponeuroplastia retal intracorpórea) com sutura sem nó. Em um estudo recente (Pizza F et al 2023), a superioridade do fechamento do orifício herniário não pôde ser confirmada.