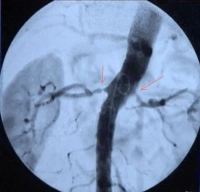
- hochgradige Nierenarterienstenose (> 70 %) einseitig oder beidseitig mit dem Ziel des Organerhalts (Indikation im Filmbeispiel)
- Nierenarterienstenose bei funktioneller Einnierigkeit
- fibromuskuläre Dysplasie der Nierenarterien mit Stenosierung und Bluthochdruck
- schwer einstellbarer arterieller Hypertonus bei Nierenarterienstenose
Asymptomatische Stenosen der Nierenarterien (auch beidseitige) müssen nicht angioplastiert werden.
Bei einseitiger Stenose und globaler Nierenfunktionseinschränkung ist die Niere hinter der Stenose meist von einem erhöhten Blutdruck verschont geblieben, während die Niere mit normal weiter Arterie durch einen chronischen Bluthochdruck (Renin -Angiotensin Mechanismus) geschädigt wurde. Oft kann dann die Nierenarteriendilatation der einseitigen Stenose zu einer Funktionsverbesserung der poststenotischen Niere führen.
Bei einem Nieren-Längsdurchmesser unter 8 cm und oder einer Proteinurie >1g/ Tag ist eine Revaskularisation der Nierenarterie nicht erfolgversprechend.