Klinisch-neurologische Untersuchung
- > 90 % der Stenosen und Verschlüsse von supraaortalen Gefäßen (ACI, A. vertebralis u.a.) bleiben klinisch asymptomatisch und werden im Rahmen von Screeninguntersuchungen oder präoperativer Bildgebung entdeckt
- Symptome einer Läsion der hirnversorgenden Gefäße hängen vom betroffenen Gefäß, vom zeitlichen Verlauf und von der vorherrschenden Kollateralisierung (z.B. über den Circulus arteriosus cerebri) ab
- Typische Symptome einer Störung des Karotisstromgebiets (A. carotis interna) sind:
- motorische oder sensible Hemisymptomatik (z.B. „Halbseitenlähmung“)
- Amaurosis fugax (vorübergehende einseitige Blindheit: A. ophtalmica)
- kortikale Funktionsstörungen (Sprache, visuell-räumliche Wahrnehmung)
- homonyme bilaterale Gesichtsfeldeinschränkungen sind in der Regel keine typische Symptomatik bei Stenosierungen der A. carotis interna
- Wichtig: Auskultation der A. carotis ist zur Stenosedetektion nicht geeignet!
Farbkodierte Duplex-Sonografie
Bei der Ultraschalluntersuchung der extrakraniellen hirnversorgenden Gefäße sollten stets alle Gefäße im Quer- und Längsschnitt begutachtet werden:
- A. carotis communis von proximal bis zur Karotisbifurkation
- Karotisbifurkation mit dorsolateral abgehender A. carotis interna
- A. carotis externa
- A. vertebralis in den Segmenten V1 bis V3
- A. subclavia und A. axillaris
Suche nach hämodynamisch relevanten Plaques und deren morphologischer Beschreibung (B-Bild):
- echoreich versus echoarm
- homogen versus inhomogen
- glatt versus unregelmäßig konfiguriert
Prognostisch ungünstige Plaque-Parameter:
- echoarme Plaquebinnenstruktur
- langstreckige Plaque > 1 cm
- Plaquedurchmesser > 4 mm
- Längspulsation der Plaque nach distal
Nach internationaler Übereinkunft soll die Stenosequantifizierung nach den NASCET-Kriterien erfolgen.
Kontrastmittelverstärkte MR-Angiographie oder ersatzweise eine CT-Angiographie
- Validierung der Befunde bzw. zur Therapieplanung
- Evaluierung intrakranieller Gefäße und eventueller Parenchymschäden (stattgehabte Hirninfarkte)
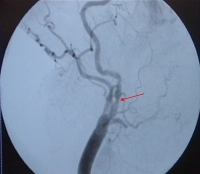
Digitale Subtraktionsangiographie (DSA) der hirnversorgenden Arterien
- nur dann, wenn mit den nichtinvasiven Verfahren keine konklusive Aussage möglich ist und eine therapeutische Konsequenz resultiert
- Beispiel: im MRT o. CT nicht einsehbare Knickstenose
CT oder MRT des Gehirns
- bei symptomatischen Patienten Parenchymbildgebung vor geplanter Revaskularisation
- bei asymptomatischen Patienten kann eine derartige Bildgebung wichtige Zusatzinformationen liefern, z. B. Nachweis eines klinisch stummen Hirninfarkts
Röntgenuntersuchung Thorax
Labor
- BB
- Elektrolyte
- Gerinnung
- Retentionswerte
- Leberenzyme
- Blutfette
- Blutgruppe
Bei allen Patienten mit arteriosklerotischer Carotisstenose sollten weitere Folgeerkrankungen der Arteriosklerose (koronare Herzkrankheit [KHK], periphere arterielle Verschlusskrankheit [AVK]) erfasst werden!