La pelvis humana es una compleja estructura en anillo que cumple dos funciones principales. Por un lado, forma el cierre inferior del tronco y soporta así el peso de la parte superior del cuerpo. Por otro lado, transfiere este peso a las extremidades inferiores, lo que es decisivo para la postura erguida y la locomoción del ser humano.
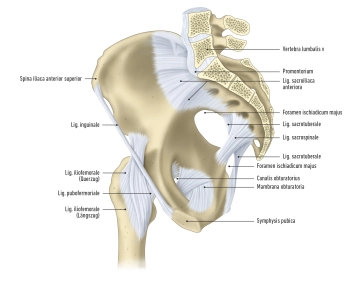
La pelvis se compone de varios elementos óseos. La base la forman los dos huesos de la cadera, también conocidos como cinturón pélvico o Cingulum membri inferioris. Entre ellos se encuentra el hueso sacro. El hueso coxal se compone de tres componentes principales:
1. El hueso ilíaco (Os ilium), compuesto por el Corpus ossis ilii y la Ala ossis ilii.
2. El hueso isquion (Os ischii), compuesto por el Corpus ossis ischii y el Ramus ossis ischii.
3. El hueso pubis (Os pubis), compuesto por el Corpus ossis pubis, el Ramus superior y el Ramus inferior ossis pubis.
Estos huesos y el sacro están conectados entre sí mediante diferentes tipos de uniones, entre ellas uniones ligamentosas, uniones cartilaginosas y articulaciones:
1. Las uniones ligamentosas incluyen la Membrana obturatoria, los Ligamenta sacroiliaca, sacrotuberale y sacrospinale.
2. Las uniones fibrocartilaginosas se establecen mediante la Symphysis pubica.
3. Las uniones articulares incluyen la Articulation sacroiliaca y la Articulatio sacrococcygea.
Existen varios ligamentos que participan en las articulaciones:
- Los Ligg. sacroiliaca anteriora y posteriora son ligamentos que conectan el extremo superior e inferior del ilion con el hueso sacro.
- Los Ligg. sacroiliaca interossea se extienden entre el hueso sacro y las Tuberositas ossis sacri y Tuberositas iliaca.
- El Lig. iliolumbale discurre desde la 4.ª y 5.ª vértebras lumbares hasta la Crista iliaca y la Tuberositas iliaca.
- Los Ligg. sacrotuberale et sacrospinale son ligamentos adicionales que actúan sobre la Articulatio sacroiliaca.
- El Lig. sacrococcygeum anterius, el Lig. sacrococcygeum posterius profundum y el Lig. sacrococcygeum posterius superficiale son ligamentos que conectan el sacro con el cóccix.
La pelvis se divide en dos partes principales:
- la pelvis mayor (Pelvis major) y
- la pelvis menor (Pelvis minor).
La Linea terminalis es la línea de separación entre ellas. La pelvis mayor, por encima de la Linea terminalis, contiene el espacio entre las dos alas ilíacas, mientras que la pelvis menor abarca la entrada pélvica, la salida pélvica y las paredes pélvicas.
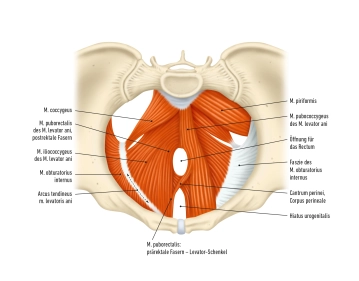
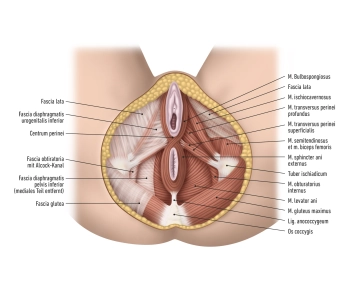
Las paredes pélvicas están cubiertas por tejido conjuntivo, las llamadas fascias. Estas fascias son importantes para la estabilidad y la delimitación de los órganos pélvicos. Además, hay aberturas en las paredes pélvicas que permiten el paso de vasos sanguíneos, nervios y músculos que discurren entre la pelvis y las nalgas. La región pélvica es rica en estructuras neurovasculares, que desempeñan un papel importante en el suministro de la pelvis y las extremidades inferiores.