Rectusscheide:
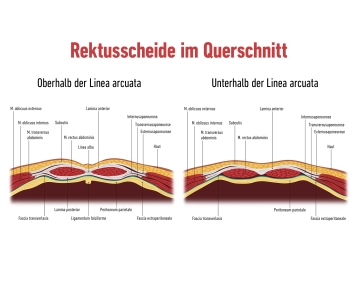
Die Rectusscheide ist eine feste, sehnige Struktur, die die vorderen und hinteren Bauchmuskeln umhüllt. Sie entsteht aus den Aponeurosen der Bauchmuskulatur:
M. obliquus externus abdominis: Die Aponeurose dieses Muskels bildet einen wesentlichen Teil der vorderen Rektusscheide.
M. obliquus internus abdominis: Diese Aponeurose teilt sich oberhalb der Linea arcuata in einen vorderen und hinteren Anteil, der sowohl die vordere als auch die hintere Schicht der Rectusscheide bildet.
M. transversus abdominis: Dessen Aponeurose verstärkt die hintere Schicht der Rectusscheide oberhalb der Linea arcuata. Unterhalb dieser Linie tragen alle Aponeurosen zur vorderen Schicht bei.
Die Rectusscheide ist an der Linea alba miteinander verbunden, einer vertikalen sehnigen Struktur, die sich vom Processus xiphoideus des Sternums bis zur Symphysis pubica erstreckt.
In der Rectusscheide verlaufen wichtige anatomische Strukturen wie die Arteria und Vena epigastrica superior (oberhalb der Linea arcuata) sowie die Arteria und Vena epigastrica inferior (unterhalb der Linea arcuata). Diese Blutgefäße versorgen die Bauchwand und müssen bei operativen Eingriffen geschont werden.
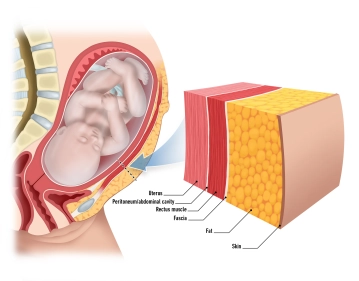
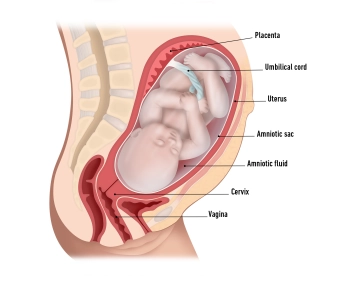
Die Rektusscheide bietet Stabilität und Schutz für den darunterliegenden M. rectus abdominis sowie den intraabdominellen Inhalt und ist essenziell für die Integrität der Bauchwand.
Entlang der Linea alba, einer sehnigen Verbindung zwischen den Rectusscheiden, kann ein chirurgischer Zugang geschaffen werden. Diese Region ist relativ gefäßarm, wodurch Blutungen minimiert werden.