O estômago é um órgão oco muscular localizado entre o esôfago e o duodeno, situado no abdome superior esquerdo e central diretamente abaixo do diafragma. Quando moderadamente cheio, tem 25 – 30 cm de comprimento e capacidade de armazenamento de 1,5 litros, que pode se estender até 2,5 litros em casos extremos. A posição, tamanho e forma do estômago variam muito dependendo da idade, estado de enchimento e posição do corpo, com diferenças interindividuais significativas.
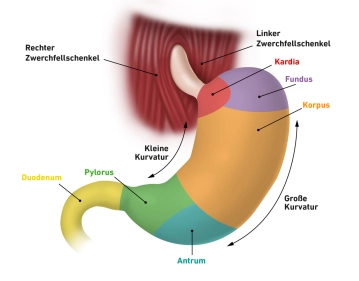
O estômago é dividido nas seguintes seções:
- Cárdia (Entrada Gástrica, Orifício Gástrico Superior, Ostium cardiacum):
A cárdia é uma região de 1–2 cm onde o esôfago transita para o estômago. A junção aguda entre a mucosa esofágica e gástrica, frequentemente visível endoscopicamente, marca essa área
- Fundus gastricus (Fundo Gástrico):
Localizado acima da entrada gástrica, o fundo arqueia para cima, também conhecido como domo gástrico ou Fornix gastricus. Geralmente está cheio de ar engolido involuntariamente durante a alimentação. Em posição ereta, o fundo forma o ponto mais alto do estômago, e o ar coletado aparece como uma “bolha gástrica” em imagens radiográficas. Ele é separado da cárdia por uma prega distinta, a Incisura cardialis
- Corpus gastricum (Corpo Gástrico):
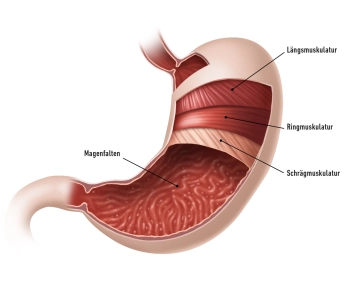
A parte principal do estômago, o corpo, apresenta pregas mucosas longitudinais profundas (Plicae gastricae), estendendo-se da cárdia até o piloro. Essas pregas também são referidas como a “estrada gástrica”
- Piloro (Pars pylorica, Piloro Gástrico):
Essa seção começa com o Antrum pyloricum expandido, seguido pelo canal pilórico (Canalis pyloricus), e termina com o piloro em si. O piloro contém o esfíncter pilórico (M. sphincter pylori), um músculo circular espesso que fecha o orifício gástrico inferior (Ostium pyloricum), permitindo a passagem periódica do quimo para o duodeno
O estômago é intraperitoneal, coberto por serosa exceto pela cárdia dorsal. Os mesogástrios embrionários rotacionam de uma posição sagital para uma posição frontal durante o desenvolvimento:
- O Omentum minus se estende da curvatura menor até o hilo hepático
- O Omentum majus se estende da curvatura maior até o cólon transverso, baço e diafragma
O estômago está localizado intraperitonealmente, o que lhe confere uma cobertura serosa, exceto pela porção posterior da cárdia, que não possui serosa. Durante o desenvolvimento embrionário, os mesogástrios sofrem uma rotação de sua orientação sagital original para uma posição frontal. O omentum minus se estende da curvatura menor até a porta hepática, enquanto o omentum majus se espalha da curvatura maior até o cólon transverso, baço e diafragma.
O estômago é ancorado e estabilizado na cavidade abdominal por ligamentos que se estendem até o fígado e o baço. Seu lado convexo forma a curvatura maior (curvatura gástrica maior/curvatura major), enquanto seu lado côncavo cria a curvatura menor (curvatura gástrica menor/curvatura minor). A parede anterior é referida como paries anterior, e a parede posterior como paries posterior. A curvatura maior dá origem ao omentum majus, e o omentum minus se estende entre o lobo hepático esquerdo e a curvatura menor.