O carcinoma pancreático é a quarta principal causa de morte por câncer na Europa e espera-se que ocupe o segundo lugar em mortalidade por câncer até 2030 [1]. A única opção de tratamento potencialmente curativa é a ressecção cirúrgica, que ainda atinge uma taxa de sobrevida de 5 anos de apenas 10% [2]. A biologia tumoral agressiva levou à introdução de novos regimes quimioterápicos mais eficazes nos últimos 10 anos, tanto adjuvantes quanto neoadjuvantes, resultando no estabelecimento de conceitos de tratamento multimodal.
Indicação para Cirurgia
Por iniciativa da Sociedade Alemã de Cirurgia Geral e Visceral (DGAV), foram definidas recomendações baseadas em evidências para a indicação de cirurgia no carcinoma pancreático, sendo que a indicação deve ser feita por um comitê de tumores de cirurgiões pancreáticos experientes de acordo com as diretrizes, considerando as características individuais do paciente [3]. De acordo com as recomendações, que se baseiam na análise sistemática de 58 artigos originais e 10 diretrizes, há indicação para cirurgia em carcinoma pancreático histologicamente comprovado, bem como em alta suspeita de carcinoma pancreático ressecável [3, 4].
Ressecabilidade
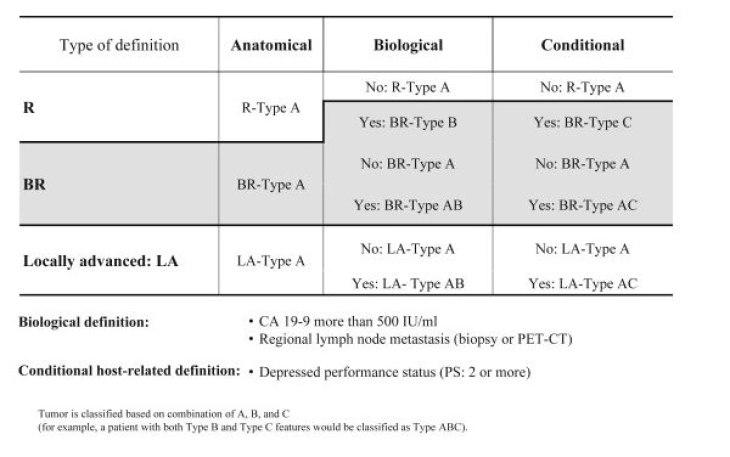
A maior probabilidade de sobrevida existe com a ressecção em tecido saudável, a ressecção R0 [5, 6]. Nas diretrizes atuais, a classificação R0 agora é dividida em “R0 estreito” (≤ 1 mm) e “R0 amplo” (> 1 mm), se o carcinoma se aproxima da margem de ressecção em menos ou mais de um milímetro [7]. Além da ressecabilidade anatômica (relação posicional entre o tumor e os grandes vasos viscerais), a biologia tumoral e o estado geral do paciente são considerados critérios decisivos de ressecabilidade desde 2017 e incorporados às diretrizes S3 atuais como a classificação de consenso ABC de ressecabilidade [8].
Critérios ABC de Ressecabilidade de Acordo com o Consenso da Associação Internacional de Pancreatologia (IAP)
(Clique para ampliar)
Fonte: Isaji S et al (2018) International consensus on definition and criteria of borderline resectable pancreatic ductal adenocarcinoma 2017. Pancreatology18(1):2–11.
Para avaliar a ressecabilidade anatômica, as diretrizes S3 recomendam uma tomografia computadorizada com contraste em 2 fases [7]. Com base nos critérios de ressecabilidade anatômica, um tumor pode ser classificado como primariamente ressecável, borderline ressecável e não ressecável ou localmente avançado [7].
A avaliação da ressecabilidade biológica é mais comumente feita usando o marcador tumoral CA 19-9. O limiar foi definido como > 500 IU/ml, pois acima desse valor a ressecabilidade está presente em apenas menos de 70% dos casos e espera-se uma sobrevida de menos de 20 meses [8, 9].
Como outro critério, o ECOG Performance Status é usado como ressecabilidade condicional, sendo que pacientes com status ≥ 2 têm um prognóstico ruim [8].
Mesopâncreas
O mesopâncreas, a região de tecido conjuntivo ao redor dos grandes vasos da região pancreática, que é densamente atravessada por vasos sanguíneos e linfáticos, bem como plexos nervosos, tem sido discutido há vários anos [10]. Meta-análises sugerem que a ressecção total do mesopâncreas permite melhores resultados oncológicos [11]. Na ressecção da cabeça do pâncreas, é realizada a remoção completa do tecido mesopâncreas entre a veia porta, artéria hepática, base do tronco celíaco e artéria mesentérica superior (operação triangular [12, 13]); em ressecções pancreáticas esquerdas (carcinomas do corpo e cauda), é realizada a pancreatosplenectomia modular antegrada radical (RAMPS [14]).
[RAMPS: Aqui, dependendo da extensão do tumor, distingue-se um procedimento RAMPS anterior de um posterior, no qual a ressecção é essencialmente mais radical dorsalmente. No RAMPS anterior, a ressecção inclui a fáscia de Gerota e a gordura perirrenal no lado esquerdo. Em contraste, o RAMPS posterior reseca adicionalmente a glândula adrenal esquerda, além da fáscia de Gerota e da gordura perirrenal.]
Ressecção Vascular
Em ressecções venosas em centros, a morbidade e a mortalidade são minimamente aumentadas e uma sobrevida global adequada é possibilitada [15, 16]. Assim, de acordo com as diretrizes S3 atuais, a ressecção da veia porta pode ser realizada em infiltração tumoral ≤ 180° ou mesmo em situações complexas, como transformação cavernosa com reconstrução [17]. As ressecções arteriais, por outro lado, são muito arriscadas, frequentemente complexas e não raramente requerem reconstruções venosas simultâneas. Os pacientes frequentemente não se beneficiam oncologicamente dos procedimentos extensos e não raramente apresentam dados de sobrevida piores do que pacientes sem ressecção vascular [18]. As ressecções arteriais devem, portanto, ser evitadas fora de centros.
Ressecções arteriais inesperadas podem ser evitadas verificando o status livre de tumor da artéria mesentérica superior e do tronco celíaco por meio de exposição precoce em uma ressecção pancreática com intenção curativa. A estratégia “artery-first” ajuda a evitar procedimentos frustrantes, permite um melhor planejamento de ressecções e reconstruções vasculares e melhora a sobrevida a longo prazo para pacientes selecionados em centros com expertise apropriada [19].
Oligometástase
O termo oligometástase aparece pela primeira vez nas diretrizes S3 atuais e descreve a presença de ≤ 3 metástases, que devem ser ressecadas apenas dentro de estudos como parte de um conceito de tratamento multimodal [7]. Ainda não há estudos randomizados, mas a ressecção de oligometástases parece melhorar os dados de sobrevida do paciente em comparação com a quimioterapia paliativa, especialmente após terapia neoadjuvante [20 - 23]. Na Alemanha, os estudos HOLIPANC e METAPANC estão atualmente abordando o tema [24].
Conceitos de Tratamento Neoadjuvante
Em pacientes com carcinoma pancreático borderline ressecável, a diretriz atual recomenda quimioterapia ou radioterapia pré-operatória; em carcinomas ressecáveis, isso não deve ocorrer fora de estudos [7]. As recomendações baseiam-se nos dados de uma meta-análise, bem como em dados de estudos recentemente publicados [25, 26]. Como após a terapia neoadjuvante, a ressecabilidade em carcinomas pancreáticos inicialmente borderline ressecáveis e localmente avançados é difícil de avaliar morfologicamente, a diretriz recomenda exploração cirúrgica em doença estável para avaliar a ressecabilidade secundária [7, 27]. Na avaliação da ressecabilidade secundária, a queda no valor de CA 19-9 também pode ajudar [28, 29].
Técnicas Laparoscópicas e Robótica no Carcinoma Pancreático
As ressecções pancreáticas esquerdas e da cabeça do pâncreas devem ser consideradas de forma diferente. Para ressecções esquerdas em técnica laparoscópica, o estudo randomizado controlado LEOPARD mostrou convalescença mais rápida, menor perda sanguínea e nenhuma taxa de complicações mais alta em comparação com a técnica aberta [30]. Na análise combinada dos estudos LEOPARD e LAPOPS, os dados foram confirmados [31]. A qualidade de vida a longo prazo permanece inalterada pela técnica laparoscópica [32]. Uma meta-análise dos dados existentes produziu resultados comparáveis para a taxa de ressecção R0 e a taxa de quimioterapia adjuvante [33]. A sobrevida global mediana foi a mesma em 28 e 31 meses para ressecções pancreáticas esquerdas laparoscópicas e abertas [34].
Para ressecções da cabeça do pâncreas, o estudo randomizado e controlado LEOPARD-2 publicado em 2019 mostrou maior mortalidade (mortalidade em 90 dias de 10%) no grupo laparoscópico, que não mostrou vantagens sobre o grupo aberto em termos de dor pós-operatória, convalescença, tempo de internação e qualidade de vida [36]. Um estudo randomizado chinês recente mostrou mortalidade comparável na ressecção laparoscópica da cabeça do pâncreas com apenas uma ligeira vantagem da técnica laparoscópica [37].
A robótica também se estabeleceu na cirurgia pancreática nos últimos 10 anos. Além da ressecção esquerda tecnicamente mais simples, a pancreatoduodenectomia está sendo realizada cada vez mais. No entanto, uma longa curva de aprendizado é necessária aqui [37] e uma avaliação final em relação aos resultados oncológicos ainda não é possível. Apenas estudos observacionais estão disponíveis sobre o uso da robótica para indicações malignas, que demonstram viabilidade e potenciais vantagens da técnica minimamente invasiva [38, 39, 40]. De acordo com as diretrizes internacionais, uma indicação maligna não é uma contraindicação fundamental para a robótica, mas resultados de ensaios randomizados controlados e, portanto, resultados de alta qualidade são esperados em 3 a 5 anos [41].
Centralização da Cirurgia Pancreática
Em centros de alto volume para cirurgia pancreática, a mortalidade pós-operatória pode ser reduzida e a sobrevida aumentada [42, 43, 44]. Contra esse pano de fundo, seguindo a decisão do Comitê Federal Conjunto na Alemanha, os volumes mínimos para procedimentos pancreáticos complexos serão aumentados dos atuais 10 para 20 ressecções por ano a partir de 2024.
Operação de Whipple versus Pancreatoduodenectomia com Preservação do Piloro (PPPD)
Dois procedimentos cirúrgicos são considerados para a ressecção de carcinomas da cabeça do pâncreas e periampulares: a ressecção clássica de acordo com Kausch-Whipple e a pancreatoduodenectomia com preservação do piloro. Esta última tem a vantagem de preservar a passagem fisiológica dos alimentos e reduzir síndromes de dumping, perda de peso pós-operatória e refluxo [45-52].
Os estudos mais recentes [49, 51, 52] conseguiram mostrar uma taxa de transfusão e tempo de internação menores em pacientes com PPPD em comparação com o grupo Whipple. A morbidade pós-operatória não diferiu significativamente em ambos os grupos. A ocorrência de esvaziamento gástrico retardado foi comparável em ambos os grupos (Whipple 23% vs. PPPD 22%). Em relação à radicalidade cirúrgica, também não houve diferença significativa (R0-Whipple 82,6% vs. R0-PPPD 73,6%). O seguimento a longo prazo mostrou taxas de sobrevida global comparáveis.