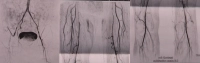
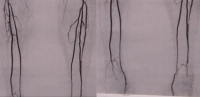
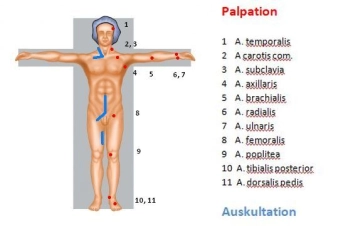
De acordo com os critérios TASC, opções de tratamento terapêutico podem ser derivadas dependendo do comprimento da oclusão/estenose local. O comprimento da estenose e suas regiões de localização decidem sobre a terapia: endovascular ou cirurgia vascular aberta.
Critérios TASC oclusões vasculares aorto-ilíacas
Tipos | Morfologia | Princípio da terapia |
|---|---|---|
A | Estenoses focais da A. iliaca communis ou A. iliaca externa <3 cm, uni- ou bilateral | endovascular |
B | Estenoses focais de 3–10 cm de comprimento e/ou oclusão unilateral da A. iliaca communis | endovascular |
C | Estenoses bilaterais da A. iliaca communis, 5–10 cm ou oclusão completa unilateral da A. iliaca externa ou oclusões bilaterais da A. iliaca communis | reconstrução aberta |
D | Alterações estenóticas difusas de todo o eixo ilíaco ou oclusão unilateral da A. iliaca communis e externa ou oclusões bilaterais da A. iliaca externa | reconstrução aberta |
Exemplo de vídeo: Estágio IIb de DAP perna direita com estenose subtotal da artéria ilíaca externa, oclusão da artéria femoral comum, oclusão da origem da profunda, oclusão de longo segmento da artéria femoral superficial, oclusão da artéria tibial anterior em ambos os lados (direita proximal, esquerda periférica) -> TASC D
Estágio de Fontaine | Apresentação clínica | Categoria de Rutherford | Grau | Apresentação clínica |
|---|---|---|---|---|
I | assintomático | 0 | 0 | assintomático |
IIa | Distância de caminhada > 200 m | 1 | I | claudicação leve |
IIb | Distância de caminhada < 200 m | 2 | I | claudicação moderada |
| 3 | I | claudicação grave | |
III | dor isquêmica em repouso | 4 | II | dor isquêmica em repouso |
IV | úlcera, gangrena | 5 | III | perda tecidual menor |
6 | III | perda tecidual maior |