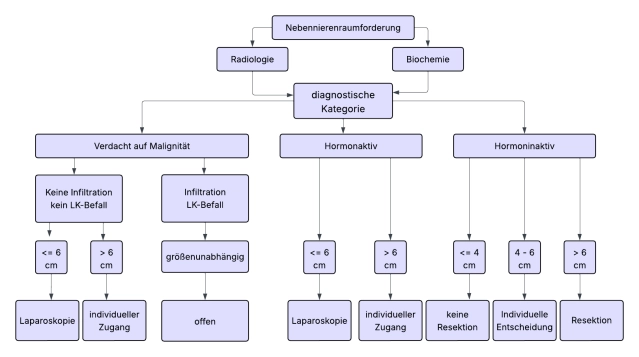
In den Leitlinien besteht Konsens, dass die meisten Nebennierentumoren (NN-Tumoren) bei gegebener Indikation minimal-invasiv operiert werden sollten. Tumordurchmesser > 6 cm und deutliche Hinweise auf Malignität in der präoperativen Bildgebung gelten als Grenzen der minimal-invasiven Chirurgie. Hinsichtlich der Tumorgröße wird vielfach von einer 6 cm-Regel ausgegangen, größere Tumore sollen konventionell-offen exstirpiert werden. Demgegenüber haben zahlreiche Untersuchungen gezeigt, dass auch bei großen Nebennierentumoren > 6 cm bei entsprechender Expertise sicher minimalinvasiv vorgegangen werden kann. Aufgrund fehlender Evidenz kann deshalb die 6 cm-Regel nicht als absolute Grenze angesehen werden. Dennoch wird generell bei großen Tumoren, insbesondere bei bildgebendem Malignitätsverdacht, die konventionelle Adrenalektomie empfohlen.
Laparoskopische und retroperitoneoskopische Verfahren sind gleichwertig. Die Wahl des Zugangswegs ist abhängig von der Erfahrung und der Präferenz des Operateurs.
Bemerkung: Die laparoskopische Adrenalektomie (AE) hat sich nach der Erstbeschreibung 1992 technisch nicht wesentlich verändert und ist wegen des vertrauten Zugangs und Orientierung vielerorts die bevorzugte Methode.
Die Nebennierenteilresektion (nebennierenerhaltende Adrenalektomie) hat einen Stellenwert bei Patienten mit Conn-Syndrom, das von kleinen meist exzentrisch liegenden Tumoren verursacht wird, und bilateralen Tumoren, bei denen der operative Eingriff mit dem Ziel des adrenokortikalen Funktionserhalts angestrebt wird. Hierbei soll der Erhalt von mindestens einem Drittel einer Nebenniere erreicht werden. Die zentrale Nebennierenvene muss nicht erhalten werden. Bei nur einseitiger Chirurgie wird die Kortikoidhormonproduktion in der Regel vollständig von der kontralateralen Nebenniere übernommen.
In folgenden Situationen ist eine Indikation zur minimal-invasiven Adrenalektomie gegeben:
- Endokrin-aktive Tumoren der Nebennierenrinde (Conn- oder Cushing-Adenome, Tumoren mit Sexualhormonsekretion) bis 10 cm
- Conn-Syndrom (primärer Hyperaldosteronismus, PHA):
Die häufigste Ursache einer sekundären Hypertonie ist der primäre Hyperaldosteronismus.
Screening bei Inzidentalom und gleichzeitiger Hypertonie und/oder unklarer Hypokaliämie. Morphologisch kann eine Hyperplasie der Nebennieren oder ein oder mehrere Adenome vorliegen.
Bei einem unilateralen aldosteronproduzierenden Adenom oder einer unilateralen adrenalen Hyperplasie ist die unilaterale Adrenalektomie indiziert. Beim solitären Aldosteron-produzierenden Adenom kann auch eine partielle Entfernung der betroffenen Nebenniere vorgenommen werden.
Bei Patienten mit PHA und beidseitigen Nebennierenveränderungen kann eine einseitige Operation erwogen werden, wenn das adrenale Venensampling (AVS durch selektiven Nebennierenvenenblutentnahme) eine funktionelle Lokalisation zeigt.
- Cushing-Syndrom (Hypercortisolismus)
Ein florides adrenales Cushing-Syndrom mit klassischen klinischen Stigmata stellt eine OP-Indikation dar.
Beim subklinischen Cushing-Syndrom besteht nur eine relative OP-Indikation. Hierbei zeigt ein Betroffener zwar biochemisch einen Cortisolexzess, die klinische Manifestation fehlt. Vergleichende Daten zur Mortalität oder kardiovaskulären Ereignissen der Operation gegenüber einer medikamentösen Therapie der Komorbiditäten fehlen. Die Operationsentscheidung ist maßgeblich vom Alter und Wunsch des Patienten abhängig.
Vor einer möglichen operativen Entfernung des NN-Tumors muss die ACTH-Unabhängigkeit des Kortisolexzesses bestätigt werden, damit der Eingriff nicht fälschlicherweise erfolgt, obwohl die Ursache des Hormonexzesses beispielsweise hypophysär bedingt ist durch ein Adenom des Hypophysenvorderlappens (zentrales Cushing-Syndrom) oder paraneoplastisches Syndrom mit ektoper ACTH-Sekretion bei Tumorerkrankung.
- Sexualhormon produzierende Nebennierenrindentumoren
Ein adrenokortikales Karzinom ist die häufigste Ursache für eine klinisch relevante, pathologische Androgen-/Östrogensekretion aus der Nebenniere, Adenome sind sehr selten.
- Conn-Syndrom (primärer Hyperaldosteronismus, PHA):
- Nebennierenrindenkarzinom Adrenokortikales Karzinom (ACC) bis zum ENSAT-Stadium II
Link zu ENSAT-Klassifikation und Größe ≤ 6cm- Bei der Erstdiagnose fast immer > 4cm und weist in 50-80% eine endokrine Aktivität auf. Typisch ist eine Cortisolproduktion oder eine gemischt-hormonelle Produktion (Androgene/Östrogene und Cortisol).
- Beim Nebennierenrindenkarzinom ist die offene Adrenalektomie der Goldstandard. Bei Tumoren < 6 cm ohne Hinweis auf lokale oder Lymphknoteninfiltration (ENSAT Std. I+II) kann eine minimal-invasive Adrenalektomie erfolgen.
- Eine radikale Tumorresektion mit Entfernung der Nebenniere und des gesamten Fett-/Bindegewebes im betroffenen Kompartiment ohne Kapseleröffnung mit Lymphadenektomie, diese bei unsicherer Datenlage, wird empfohlen. Eine Definition hinsichtlich der Ausdehnung der erforderlichen Lymphadenektomie liegt bisher nicht vor.
- Bemerkung: Die Rate an lokalen und peritonealen Rezidiven ist in der laparoskopischen Gruppe laut aktueller Evidenz erhöht. Eine Konversion von laparoskopischer zu offener Adrenalektomie verschlechtert das Gesamtüberleben.
- Phäochromozytom (PC) Nebennierenmarktumor mit Katecholaminexzess
- Ca 1/3 aller Phäochromozytom-Patienten sind einem hereditären Tumorsyndrom zuzuordnen. Das genetische Screening ist unverzichtbarer Bestandteil der Phäochromozytom Diagnostik.
- Zu den familiären syndromalen Formen gehören die multiple endokrine Neoplasie Typ 2 (MEN 2), das von-Hippel-Lindau-Syndrom (VHL), die Neurofibromatose Typ 1 (NF1) und die Keimbahnmutationen der Succinat-Dehydrogenase-Untereinheit B und D (SDHB und SDHD).
- Sie unterscheiden sich von den sporadischen Formen durch Erkrankungsalter, Tumorlokalisation und ihr Risiko zur malignen Entartung.
- Syndromassoziierte hereditäre Phäochromozytome haben eine niedrigere Malignitätsrate als sporadische Tumoren, treten aber oft multifokal/bilateral auf. Ziel ist hier ein Leben ohne Steroidabhängigkeit zu ermöglichen. Deshalb ist in dieser Situation eine minimal-invasive organerhaltende Nebennierenresektion zu diskutieren.
- Eine wichtige Ausnahme sind die SDHB-assoziierten Tumoren mit besonders hohem Malignitäts- und Rezidivrisiko.
- Insgesamt sind 10 % der PC maligne. Beweisend für ein malignes Phäochromozytom sind ausschließlich Metastasen.
- Inzidentalome
| Größe des Inzidentaloms | Empfehlung |
|---|---|
| < 4 cm | Keine OP, wenn hormonell inaktiv und benigne Bildgebung |
| 4 – 6 cm | Individuelle Entscheidung („Graubereich“), Abwägung von Malignitätsrisiko, Bildgebung, Wachstum, Patientenwunsch, Re-CT/MRT in 6 - 12 Monaten |
| > 6 cm | OP empfohlen, auch bei hormonell inaktiven Tumoren wegen erhöhtem Karzinomrisiko (25%) |
Ein Nebenniereninzidentalom ist eine zufällige, meist asymptomatische Raumforderung (RF) der Nebenniere, die nicht aufgrund eines klinischen Verdachts auf eine endokrine Erkrankung entdeckt wurde. Meist gilt eine Größe ab 1 cm im Durchmesser als relevanter Befund. Kleinere Läsionen gelten häufig als Nebenbefund ohne weiteren Handlungsbedarf, es sei denn, sie zeigen Auffälligkeiten. Nur die erkennbare Infiltration von Nachbarstrukturen oder Feststellung von Fernmetastasen sind Malignom-beweisend. Die Bestimmung der Hounsfield-Einheiten (HU) kann zusätzliche Hinweise geben.
Bemerkung: Inzidentalome müssen mittels biochemischer und radiologischer Methoden beurteilt werden.
- Nebennierenmetastasen (von malignen Tumoren anderen Ursprungs) sollten entfernt werden, wenn keine weiteren Metastasen vorliegen und durch die Entfernung Tumorfreiheit erreicht wird. Die Metastasen-Adrenalektomie wird minimal-invasiv vorgenommen, sofern die Metastase in toto und ohne Tumorzellaussaat entfernt werden kann. Ein offenes Vorgehen bleibt den wenigen Fällen vorbehalten, bei denen es Hinweise für eine lokale Infiltration gibt, oder wenn die Metastase 6 cm überschreitet.
- Myelolipome/Nebennierenzysten stellen keine Operationsindikation dar. Der Tumordurchmesser ist prognostisch unbedeutend, da es sich um gutartige Tumoren handelt. Flankenschmerzen bedingt durch die Größe des Tumors oder eine Einblutung im Retroperitoneum können selten eine Operationsindikation darstellen.
Lymphknotendissektion
Bei vergrößerten Lymphknoten soll eine lokoregionäre Lymphadenektomie durchgeführt werden. Die Datenlage bzgl. einer periadrenalen/renal-hilären Lymphadenektomie ist unbefriedigend.