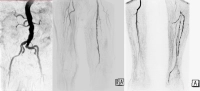
Comparado aos processos de oclusão da artéria femoral superficial e segmentos arteriais localizados mais proximalmente, as oclusões das artérias cruro-pedais frequentemente levam primariamente à isquemia crítica do membro devido às suas possibilidades limitadas de colateralização. Os diabéticos são particularmente afetados por isso.
As opções de terapia endovascular para processos de oclusão infragenual devem ser preferidas em relação à cirurgia, desde que os resultados esperados de curto e longo prazo sejam comparáveis. No entanto, mesmo hoje, em casos selecionados, há uma indicação primária para o uso primário de cirurgia de bypass pedal e crural periférico:
- lesões teciduais extensas no pé (o enxerto de bypass primário oferece perfusão tecidual mais forte em comparação à terapia endovascular → “direto para o pé”)
- processos de oclusão complexos e de segmento longo
- falha do tratamento endovascular
Outros pré-requisitos são:
- risco cirúrgico aceitável
- expectativa de vida adequada
- vaso periférico conectável
No caso ideal, a revascularização é realizada usando material de bypass autólogo (por exemplo, veia safena magna).
Exemplo de filme
- estenoses subtotais da artéria femoral superficial esquerda
- oclusão dos segmentos I – III da artéria poplítea
- oclusões parciais de todas as artérias da perna inferior
- oclusão dos arcos primário e secundário do pé
Status pós-bypass venoso femoro-poplíteo à direita, veia safena magna autóloga esgotada, calibre esquerdo muito pequeno → bypass aloplástico.